 Одним з найбільш значущих питань пульмонології є проблема пізньої діагностики професійних захворювань бронхолегеневої системи і, як наслідок, невчасного лікування, прогресування вентиляційних і гемодинамічних порушень, розвитку серцево-легеневої недостатності, хронічного легеневого серця з його подальшою декомпенсацією.
Одним з найбільш значущих питань пульмонології є проблема пізньої діагностики професійних захворювань бронхолегеневої системи і, як наслідок, невчасного лікування, прогресування вентиляційних і гемодинамічних порушень, розвитку серцево-легеневої недостатності, хронічного легеневого серця з його подальшою декомпенсацією.
Основними причинами зазначеної проблеми є недостатня увага до свого здоров’я осіб, які працюють в умовах впливу промислових аерозолів фіброгенної або хімічної природи, та особливість клінічного перебігу цих захворювань. Адже роками бронхолегенева хвороба може проявлятися лише одним симптомом — кашлем, котрому хворі не надають значення. Лікарі також нерідко недооцінюють тяжкість перебігу професійних захворювань легень. Ще одним поясненням такої ситуації є відсутність бронхіальної обструкції на початкових стадіях цих легеневих недуг, а також недостатня роздільна здатність застосовуваних апаратів для дослідження функції зовнішнього дихання.
Дослідження стану легень
Нині загальноприйнятою та найдостовірнішою методикою дослідження функції зовнішнього дихання є реєстрація й аналіз кривих «потік — об’єм», здійснюваних за допомогою мікропроцесорної техніки. Комп’ютерна пневмотахографія у поєднанні з комп’ютерною обробкою результатів дає змогу підвищити достовірність дослідження, знизити навантаження на лікаря функціональної діагностики, а також моделювати в різних режимах обстеження хворого та проводити порівняння нормативних і фактичних величин.
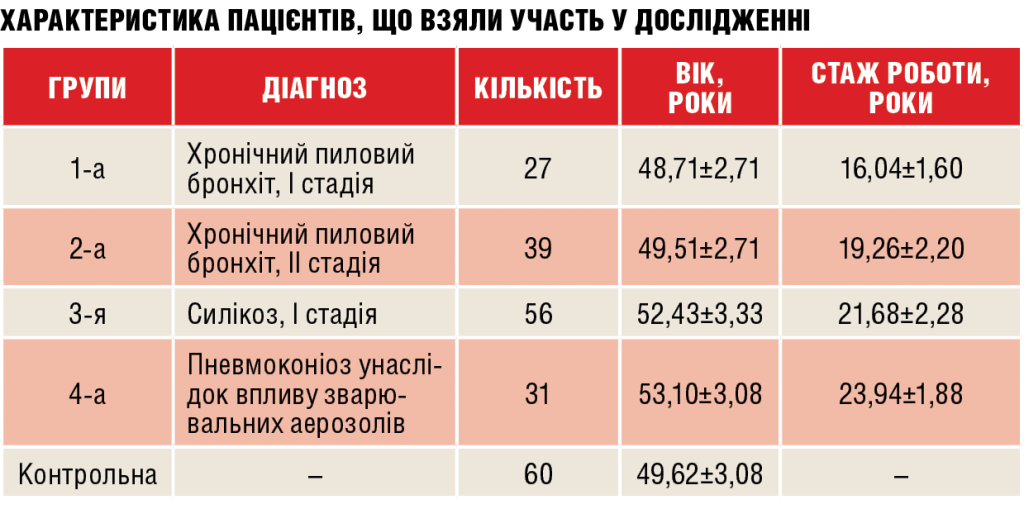
Аби продемонструвати актуальність проблеми професійних захворювань, було проведено комплексне дослідження функції зовнішнього дихання у 153 осіб, що працюють на різних підприємствах. Єдиною скаргою у цих пацієнтів був періодичний кашель. Бронхоскопічне дослідження проводили за допомогою фібробронхоскопа FB-3C Olympus (Японія) під місцевою анестезією 1% розчином лідокаїну. Візуально оцінювали стан трахеї і бронхіального дерева, а вивчення вентиляційної функції легень здійснювали за допомогою комп’ютерної пневмотахографії. Прилад був оснащений системою автоматичного калібрування, що давало змогу вибрати найкращі результати тестів із трьох спроб.
Після інструктажу та навчання дихальному маневру обстежуваний робив вдих до рівня загальної ємності легень і максимальний видих до рівня залишкового об’єму. Вимірювали об’ємні та швидкісні показники видиху: форсованої життєвої ємності легень (FVC), пікової швидкості видиху (PEF), об’єму форсованого видиху протягом 1-ї секунди (FEV1), FEV1/FVC, потоку під час форсованого видиху при залишку 25% життєвої ємності легень (MEF25% VC), потоку під час форсованого видиху при залишку 50% життєвої ємності легень (MEF50% VC), потоку під час форсованого видиху при залишку 75% життєвої ємності легень (MEF75% VC) за допомогою запису петлі «потік — об’єм» відповідно до критеріїв Європейського співтовариства вугілля і сталі (European Community for Coal and Steel). Методом форсованих осциляцій визначали в’язкісний дихальний опір (Rfo) — комплексний показник бронхіальної обструкції, що не залежить від можливого впливу з боку хворого. Для визначення достовірності відмінностей функціональних показників в окремих групах пацієнтів із хронічним пиловим бронхітом, силікозом і пневмоконіозом унаслідок впливу зварювальних аерозолів проведено аналіз за допомогою U-критерію Манна — Уїтні.
Особливості результатів
Привертає увагу факт високого ступеня виявлення хронічного атрофічного ринофаринголарингіту. Така велика кількість атрофічної патології верхніх дихальних шляхів свідчить передусім про нисхідний характер процесу та підтверджує професійне походження недуги.
Цікавий нюанс виявлено під час аналізу поширеності тютюнопаління: його рівень серед пацієнтів із хронічним пиловим бронхітом, силікозом і пневмоконіозом унаслідок впливу зварювальних аерозолів не досягає середньопопуляційного! При цьому максимальна кількість курців відзначена серед хворих з I та II стадіями хронічного пилового бронхіту — 51,85 та 41,02% відповідно. Серед пацієнтів із силікозом і пневмоконіозом кількість курців була набагато меншою. При цьому частка тих, хто ніколи не курив, коливається від 10,74% серед хворих із I стадією хронічного пилового бронхіту до 43,59% серед пацієнтів з II стадією цієї недуги. Не курили 44,64% хворих на силікоз і 41,94% пацієнтів з пневмоконіозом. Серед хворих з I стадією хронічного пилового бронхіту кількість тих, хто палив раніше, дуже невелика — 7,41%, та в міру прогресування і обтяження патологічного процесу вона збільшується і у пацієнтів з II стадією хронічного пилового бронхіту становить 15,38%. Тобто вираженіші форми патології, що зумовлюють вентиляційні порушення, дихальну та серцево-легеневу недостатність, обумовлюють у хворих непереносимість тютюну та змушують відмовитися від шкідливої звички.
Під час проведення фібробронхоскопічного дослідження субатрофічні зміни були виявлені у 18,52% пацієнтів із I стадією хронічного пилового бронхіту. Прояви вогнищевої атрофії слизової оболонки бронхів спостерігали у 22,22% хворих із I стадією хронічного пилового бронхіту, у 12,82% — з II стадією, а також у 5,36% пацієнтів з I стадією силікозу. Симптоми дифузної атрофії слизової оболонки бронхів були виявлені в 59,26% випадків при I стадії хронічного пилового бронхіту та у 87,18% — при II стадії, у 96,64% — при I стадії силікозу й у 100% — при пневмоконіозі, що розвинувся внаслідок впливу зварювальних аерозолів. Запальні зміни слизової оболонки бронхів були зафіксовані при II стадії хронічного пилового бронхіту у 28,21% випадків, при I стадії силікозу — в 14,29%, при пневмоконіозі — у 22,58%. Результати дослідження функції зовнішнього дихання у хворих основних груп продемонстрували достовірну зміну основних швидкісних показників форсованого видиху та в’язкісного дихального опору.
Встановлено, що вже в I стадії пилового бронхіту відзначається достовірне зниження таких показників, як FEV1, індекс Тіффно, FEV1/FVC, MEF25% VC, MEF50% VC і MEF75% VC. Комплексний показник в’язкісного дихального опору, що відображає бронхіальну прохідність, був достовірно збільшений порівняно з групою контролю (р<0,05), а рівні форсованої життєвої ємності легень (FVC) і пікової швидкості видиху (PEF) — знижені порівняно з групою контролю.
При переході від I до II стадії пилового бронхіту достовірно зменшуються тільки показники FEV1, PEF та MEF50% VC, завдяки чому їх можна розглядати як критерії оцінки прогресування патологічного процесу й обструктивних змін при цьому захворюванні.
 При силікозі відзначається зниження FVC, FEV1, індексу Тіффно, PEF, MEF25% VC, MEF50% VC, MEF75% VC, Rfo. Для хворих на пневмоконіоз унаслідок впливу зварювальних аерозолів характерне виражене зниження FVC, FEV1, індексу Тіффно, PEF, MEF25% VC, MEF50% VC, MEF75% VC, Rfo. При цьому зазначені показники достовірно нижчі не тільки порівняно з контрольною групою, а й зі значеннями в групі хворих із I стадією силікозу.
При силікозі відзначається зниження FVC, FEV1, індексу Тіффно, PEF, MEF25% VC, MEF50% VC, MEF75% VC, Rfo. Для хворих на пневмоконіоз унаслідок впливу зварювальних аерозолів характерне виражене зниження FVC, FEV1, індексу Тіффно, PEF, MEF25% VC, MEF50% VC, MEF75% VC, Rfo. При цьому зазначені показники достовірно нижчі не тільки порівняно з контрольною групою, а й зі значеннями в групі хворих із I стадією силікозу.
Важливим є також визначення показника швидкості потоку при залишку в легенях 25% форсованої життєвої ємності легень — MEF25% VC, котрий характеризує прохідність на рівні дрібних бронхів, що притаманно раннім стадіям захворювання (як хронічного пилового бронхіту, так і силікозу та пневмоконіозу, що розвинулися внаслідок впливу зварювальних аерозолів). Поступове достовірне зниження абсолютного обсягу форсованого видиху протягом 1-ї секунди, пікової швидкості видиху, швидкості видиху при залишку 50% форсованої життєвої ємності легень у разі прогресування хронічного пилового бронхіту можуть бути використані в якості прогностичних ознак прогресування захворювання (ці показники відображають прохідність великих і меншою мірою — середніх бронхів).
Крім того, змінення таких показників, як обсяг форсованого видиху за 1-у секунду й індекс Тіффно, важливе для оцінки співвідношення між хронічним пиловим бронхітом і професійним хронічним обструктивним захворюванням легень (ХОЗЛ). Ці показники слугують класифікаційними критеріями ХОЗЛ як професійного, так і непрофесійного ґенезу (GOLD 2015).
Збільшення в’язкісного дихального опору — комплексного показника, що характеризує прохідність бронхів і не залежить від волі хворого під час проведення пневмотахографічного дослідження, — спостерігали в усіх досліджуваних групах.
Рекомендації пульмонологам
З метою ранньої діагностики гіперреактивності бронхів в осіб, що зазнають впливу промислових фіброгенних аерозолів на виробництві, й уточнення ступеня функціональних порушень при хронічному пиловому бронхіті, силікозі, пневмоконіозі необхідно оцінювати такі показники форсованого видиху, як FVC, FEV1, FEV1 VC, PEF, MEF25% VC, MEF50% VC, MEF75% VC і Rfo, адже їх зміни можуть слугувати первинним функціональним фізіологічним маркером передхвороби при професійних захворюваннях легень. Визначення цих показників дасть змогу не тільки встановити сам факт наявності вентиляційних порушень, а й диференціювати їх тип: рестриктивний (обмежувальний), обструктивний або змішаний, а також оцінити прохідність дрібних бронхів і рівень її порушення. Безсумнівно, подібний комплексний підхід ефективний і для визначення в’язкісного дихального опору. При цьому слід враховувати, що цей показник є поєднанням двох легеневих опорів: аеродинамічного та тканинного. Як випливає із самої назви, аеродинамічний опір пов’язаний з обструктивними механізмами, а тканинний легеневий опір — з рестриктивними механізмами формування вентиляційних порушень. На думку дослідників, при інтерстиціальних процесах у легенях тканинний легеневий опір становить значну частку в’язкісного дихального опору. Збільшення цього показника при пилових захворюваннях легень відображає не тільки розвиток обструктивних процесів, а й зниження еластичності легень унаслідок пневмофіброзу, характерного як для силікозу, пневмоконіозу, спричинених дією зварювальних аерозолів, так і для виражених форм хронічного пилового бронхіту. При пневмоконіозі унаслідок впливу зварювальних аерозолів зміни потокових показників ще більш значущі, що може бути обумовлено переважанням при цій формі обструктивних порушень, на відміну від рестриктивних змін при силікозі, і додатковими механізмами розвитку гіперреактивності бронхів під дією промислових аерозолів, що містять нарівні з вільним двоокисом кремнію аерозолі металів (марганцю, хрому, нікелю). Такі процеси призводять до більш раннього розвитку та прогресування вентиляційних порушень при цій формі пневмоконіозу.
Отже, проведені дослідження підтвердили високу діагностичну цінність сучасного методу оцінки функції зовнішнього дихання — комп’ютерної пневмотахографії. Широке використання цієї методики в пульмонологічній і профпатологічній практиці, а також під час проведення періодичних медичних оглядів на промислових підприємствах і виробництвах, пов’язаних з пилоутворенням і пиловиділенням, дасть змогу з більшою вірогідністю виявляти ранні форми пилових захворювань легень (на стадії так званої передхвороби), диференціювати їх клініко-функціональні типи, що сприятиме підвищенню якості діагностики, вторинної профілактики та раціональному вибору фармакотерапії й комплексної реабілітації, а також уникненню розвитку ускладнень пилових захворювань легень — передусім хронічного легеневого серця.
За матеріалами rmj.ru











