 Ще декілька десятиліть тому сифіліс вважали вироком для хворих, але завдяки стрімкому розвитку науки цю хворобу сьогодні можна вилікувати протягом кількох тижнів. Навіть, коли мова йде вже про специфічне ураження нервової системи.
Ще декілька десятиліть тому сифіліс вважали вироком для хворих, але завдяки стрімкому розвитку науки цю хворобу сьогодні можна вилікувати протягом кількох тижнів. Навіть, коли мова йде вже про специфічне ураження нервової системи.
Олена (46 років, Київська область)
Вважаю себе хворою з 21 року, коли вперше помітила незначний тремор голови. Спочатку не надавала цьому значення і до лікаря не зверталася. З 2000 року періодично погіршувалося самопочуття, наростав тремор голови. Згодом ситуація ускладнилася: з’явився тремор плечей, почало хитати при ходьбі. У 2015 році тремор плечей посилився, додалася значна хиткість при ходьбі, почала погіршуватися пам’ять. У вересні мене госпіталізували в районну лікарню з діагнозом «паркінсонізм». Лікування було неефективним. У грудні 2015 року вирішила знову звернутися до лікарів, оскільки стан здоров’я суттєво погіршувався. Я думала, що в мене так проявляється ДЦП, адже синові, якого я народила у 22 роки, було встановлено діагноз «дитячий церебральний параліч». Схожий тремор рук був у моєї матері, а сестра взагалі померла у віці 16 років. Але діагноз «нейросифіліс» став справжнім потрясінням…
Коментар спеціаліста
 Наталія СВИРИДОВА, завідувачка кафедри неврології та рефлексотерапії Національної медичної академії післядипломної освіти ім. П. Л. Шупика, головний позаштатний спеціаліст МОЗ України за спеціальністю «Рефлексотерапія», доктор медичних наук, професор
Наталія СВИРИДОВА, завідувачка кафедри неврології та рефлексотерапії Національної медичної академії післядипломної освіти ім. П. Л. Шупика, головний позаштатний спеціаліст МОЗ України за спеціальністю «Рефлексотерапія», доктор медичних наук, професорОсновними шляхами проникнення інфекції в організм є статевий (найпоширеніший), коли збудник потрапляє в організм через слизові оболонки та мікроушкодження на шкірі; гемотрансфузійний (під час переливання крові, стоматологічних маніпуляцій); побутовий (у разі тісного контакту із хворою людиною); трансплацентарний (передача від матері до плоду через плаценту); професійний (у групі високого ризику — медичні працівники). Усі ці форми на сьогодні, на жаль, актуальні.
Хвору було госпіталізовано планово: скаржилася на періодичний головний біль, погіршення пам’яті, швидку втомлюваність, тремор голови та плечей протягом 25 років з повільно-прогресуючим перебігом і хиткістю при ходьбі. Неврологічний статус під час госпіталізації: свідомість непорушена, помірна астенія, незначні когнітивні зміни, дискритична. Орієнтована в часі та просторі. Емоційно лабільна. Поверхнева чутливість збережена, але наявні ознаки порушення суглобово-м’язової чутливості.
Діагноз нейросифілісу встановлюється на підставі клінічних проявів, позитивних результатів лабораторних досліджень на сифіліс і характерних змін у спинномозковій рідині. Діагностика цієї недуги може бути складним завданням для клініциста. Обов’язковим є комплексна діагностика з нейровізуалізацією: наприклад, церебральні гуми можуть імітувати менінгіоми скроневої ділянки або герпетичний енцефаліт. Чітке розуміння клінічних проявів і аналіз діагностичних тестів є важливими інструментами в практиці невролога. Пацієнтці було проведено електронейроміографію нижніх кінцівок, за результатами якої відзначалося зниження амплітуди м’язової відповіді згиначів і розгиначів обох стоп та рефлекторне збудження спинномозкових альфа1-мотонейронів поперекового потовщення. Під час ретельного неврологічного обстеження важливе діагностичне значення має дослідження полів зору й огляд очного дна. З лабораторних досліджень використовують стандартний набір тестів на сифіліс (реакцію Вассермана, реакцію імунофлюоресценції, реакцію іммобілізації трепонем).
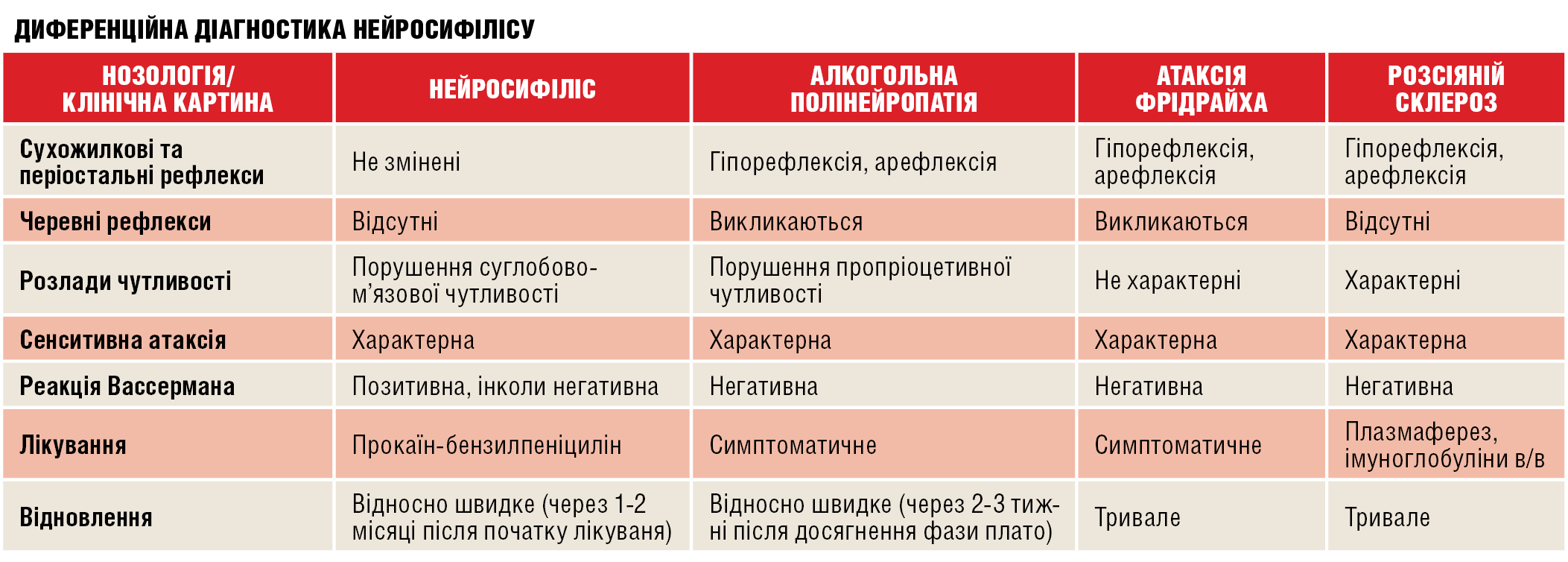
Диференціальну діагностику нейросифілісу слід проводити з менінгітами іншої етіології, бруцельозом, саркоїдозом і пухлинами головного та спинного мозку. Серед основних форм нейросифілісу виділяють спинну сухотку, яку слід диференціювати від алкогольної полінейропатії, атаксії Фрідрайха, фунікулярного мієлозу та розсіяного склерозу.
Після проведення всіх обстежень і диференційної діагностики діагноз став очевидним. Нейросифіліс підрозділяють на ранню та пізню форми — саме з останньою ми й мали справу. Ранній нейросифіліс розвивається у пацієнтів з первинним або вторинним сифілісом у перші 2-3 роки після інфікування блідою трепонемою, коли уражуються судини й оболонки головного мозку. Пізній же розвивається через 5-7 років після інфікування. Ураження в цьому разі зосереджені в паренхімі мозку (нервових клітинах і волокнах).
Після підтвердження діагнозу визначили тактику лікування. Хворій призначили внутрішньом’язове введення новокаїнової солі бензилпеніциліну (прокаїн-бензилпеніциліну) 2,4 млн ОД на добу разом з пробенецидом протягом 10-14 днів з подальшим внутрішньовенним уведенням 2,4 млн ОД ретарпену (бензатин-бензилпеніциліну) 1 раз на тиждень упродовж 3 тижнів. Як загальнозміцнювальну та симптоматичну терапію застосовували препарат йоду (3% розчин натрію йодиду по 1 столовій ложці 3 рази на день) протягом 20-30 днів, вітаміни групи В, аскорбінову кислоту, антихолінестеразні засоби, судинні препарати. Також було призначено фізіотерапевтичні методи лікування, ЛФК, масаж.
Завдяки влучній тактиці лікування ми досягли повного вилікування: Олена через 25 років страждань повернулася до нормального життя.
Підготувала Тетяна ПРИХОДЬКО, «ВЗ»