Більшість людей сприймають як належне щоденні набряки нижніх кінцівок, які виникають після тривалого сидіння за робочим столом. Між тим, такі симптоми часто бувають передвісниками важкого та небезпечного захворювання – тромбозу глибоких вен (ТГВ) нижніх кінцівок. Без своєчасного і правильного лікування патологія може призвести до ускладнень, що загрожують життю, наприклад, тромбоемболії легеневої артерії (ТЕЛА).
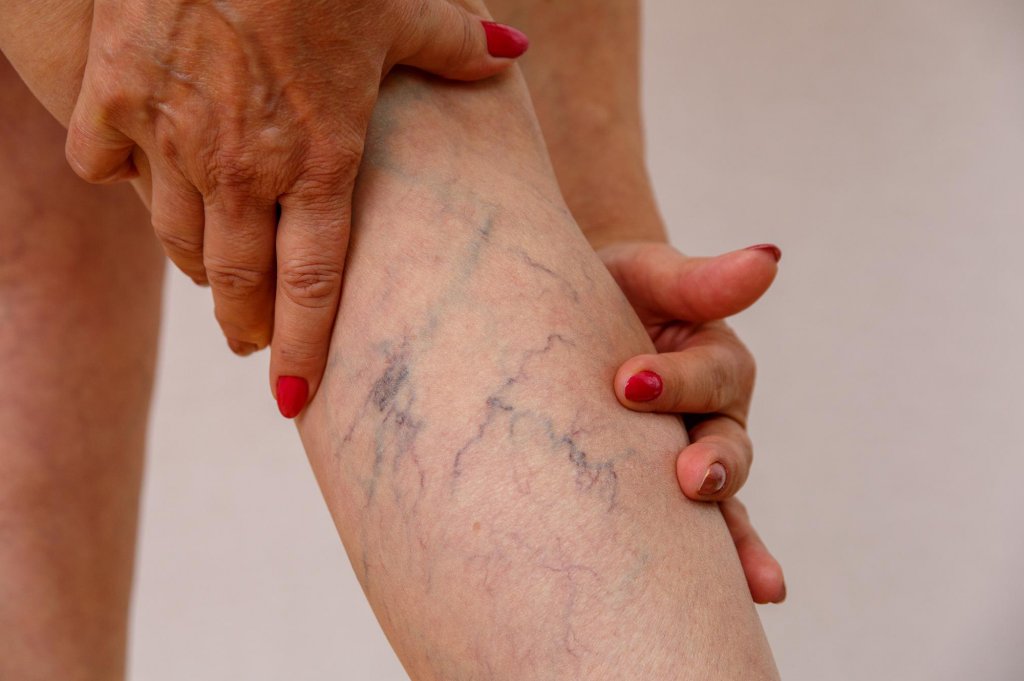
Зараз вже відомо, що при коронавірусній інфекції підвищується ризик утворення тромбів. Серед причин згущення крові – різка імунна відповідь на запалення в організмі, порушення цілісності ендотелію, аутоімунні захворювання, а також спосіб життя людини: низька фізична активність, шкідливі звички і погане харчування. Про тенденції, які виникли останнім часом, сучасну діагностику, новітні методи лікування тромбозів говоримо з судинним хірургом вищої категорії, флебологом, кандидатом медичних наук, асистентом кафедри хірургії з курсом невідкладної та судинної хірургії НМУ імені О.О. Богомольця Олегом Кузьменком.
ВЗ Наведіть, будь ласка, статистику розповсюдженості тромбозів глибинних вен (ТГВ) нижніх кінцівок у світі і в Україні, особливо у контексті пандемії COVID-19.
 Олег КУЗЬМЕНКО, судинний хірург вищої категорії, флеболог, кандидат медичних наук, асистент кафедри хірургії з курсом невідкладної та судинної хірургії НМУ імені О.О. Богомольця
Олег КУЗЬМЕНКО, судинний хірург вищої категорії, флеболог, кандидат медичних наук, асистент кафедри хірургії з курсом невідкладної та судинної хірургії НМУ імені О.О. Богомольця – В Україні поширеність ТГВ становить від 50 до 160 випадків на 100 тис населення. Щодо світової статистики, то за різними даними, фіксується 1– 100 випадків на 10 тис осіб.
Епідеміологічна ситуація, пов’язана з COVID-19 та соціально-економічними, епідеміологічними наслідками, до яких вона призводить, сприяє поширеності ТГВ та зменшує частоту виявлення цього захворювання серед груп ризику. У першу чергу, саме перехід на дистанційну форму навчання та праці, зниження рівня фізичної активності, зменшення кількості профілактичних оглядів у профільних спеціалістів стали причиною відсутності своєчасної діагностики та лікування багатьох захворювань, особливо таких, що можуть підвищувати ризик розвитку ТГВ. Серед них – варикозне розширення вен нижніх кінцівок, тромбофлебіт поверхневих вен нижніх кінцівок, посттромбофлебітичний синдром тощо. Також, зважаючи на патофізіологічні механізми розвитку коронавірусної інфекції, що передбачає зсунення рівноваги системи згортання крові у бік гіперкоагуляції, розвитку тромбозів мікроциркуляторного русла, наразі відбувається процес формування окремої групи ризику серед хворих на COVID-19. Свій внесок у розвиток ТГВ також робить тривала іммобілізація ковідних пацієнтів, пов’язана із вираженим астенічним синдромом, вимушеним ліжковим режимом.
Наразі тривають дослідження, які мають встановити точний причинно-наслідковий зв’язок між COVID-19 і підвищеним ризиком ТГВ. Але вже зараз очевидно: пацієнти, які хворіють або перехворіли на коронавірусну інфекцію, вимагають підвищеної уваги і настороженості щодо тромбоутворення.
Причини виникнення тромбозу глибоких вен
ВЗ Назвіть причинні фактори розвитку патології та групи ризику.
– Причиною утворення тромбу у вені є поєднання патологічних чинників. Сучасна теорія тромбоемболізму знаходиться у межах концепції, запропонованої ще Рудольфом Вірховим:
- сповільнення потоку крові;
- гіперкоагуляційні зміни властивостей крові;
- пошкодження судинної стінки (порушення ендотелію).
Щодо уповільнення кровотоку, то таке порушення може виникнути через тривалу іммобілізацію, внаслідок штучної вентиляції легень, абдомінальну гіпертензію, нейром’язову блокаду. Гіперкоагуляція характерна для таких станів як: сепсис, онкологічні захворювання, хронічна ниркова недостатність, вплив вазоконстрикторів. Пошкодження ендотелію виникає внаслідок сепсису, при гострому ураженні нирок, внаслідок об’ємних хірургічних втручань. Близько чверті всіх випадків хвороби виникає після переломів довгих трубчастих кісток ніг, великих операцій на суглобах і очеревині. Підвищені ризики виникнення тромбозів спостерігається як у ранній, так і в пізній післяопераційний період. Хірургічні втручання на тазостегновому і колінному суглобах підвищують ймовірність ТГВ до 30-50%.
У групі ризику – пацієнти старші п’ятдесяти років. Адже із віком значно знижуються фізична активність, з’являються проблеми із поверненням венозної крові до серця, що пов’язано із захворюваннями серцево-судинної системи. Такі порушення призводять до венозного стазу, погіршення трофіки, зниження еластичності і базального тонусу судинної стінки. Часто у таких пацієнтів спостерігаються зміни у системі гемостазу в бік гіперкоагуляції. Порушення гемостазу, що підвищує ймовірність тромбозів, об’єднують під терміном тромбофілія.
Тромбоемболічні наслідки ТГВ під час вагітності є основною причиною материнської смертності. Найвищий ризик спостерігається протягом третього триместру вагітності та впродовж шести тижнів після пологів. Навіть через 3 місяці після пологів він залишається майже у 60 разів вищим, ніж у невагітних жінок. Екстракорпоральне запліднення ще більше підсилює ризик ТГВ.
У зоні особливої уваги повинні бути пацієнти з онкологічними захворюваннями. Ступінь ризику залежить від типу раку. Найвищий він у пацієнтів із злоякісними захворюваннями кісткового мозку, кровотворної та лімфатичної систем, раком легень, ШКТ, підшлункової залози, мозку.
ВЗ Дайте короткий опис захворювання, та розкажіть про форми і види тромбозів.
– Тромбоз глибоких вен – захворювання, що характеризується формуванням згустку крові (тромбу) в системі глибоких вен нижніх кінцівок, зрідка – верхніх кінцівок. ТГВ нижніх кінцівок поділяють залежно від рівня враженого сегменту на дистальний та проксимальний.
Дистальний ТГВ зустрічається найчастіше і розвивається за умови оклюзії системи венозного відтоку гомілки: передня та задня великогомілкові вени, малогомілкові вени. Клінічна картина зазвичай слабковиражена або навіть безсимптомна за умови відсутності порушень венозного відтоку. Може проявлятися больовим синдромом різного ступеня, що залежить від кількості уражених вен і функціональних можливостей колатерального кровообігу.
Проксимальний ТГВ розвивається при ураженні підколінної, стегнової, клубової вени, нижньої порожнистої вени. Клінічні прояви яскраво виражені: виникає біль у нозі, набряк. Загроза тромбоемболічних ускладнень висока, часом першим проявом хвороби стає ТЕЛА.
Окремо виділяють такий стан, як синя флегмазія – масивна оклюзія проксимального венозного русла із розвитком вираженої венозної недостатності. Характерними ознаками хвороби є ціаноз, набряк, біль, гангрена ступні або гомілки. Набряки мають виражений характер, поширюючись на нижні кінцівки, калитку, сідниці, передню черевну стінку. Біль виникає зненацька, нестерпний.
Тромби частіше утворюються в стегнової вені, дещо рідше в підколінній і литковій, в нижній порожнистій вені – відносно рідко. За походженням тромбози бувають застійні (при варикозі, зовнішньому перетисканні судин, внутрішніх перешкодах кровотоку), запальні і пов’язані із тромбофіліями. Також розрізняють оклюзивний, пристінковий і флотуючий тромбоз. Флотуючий тромб діагностується приблизно в 10% випадків. Він прикріплений до венозної стінки тільки одним кінцем і ніби бовтається в її просвіті, тому ймовірність відриву дуже висока.
ВЗ В чому небезпека ТГВ для людини, до яких наслідків та ускладнень може призвести?
– ТГВ небезпечний симптомами гострого порушення венозного відтоку від ураженої кінцівки, що наростають. За умови відсутності своєчасного лікування відбувається розвиток посттромбофлебітичного синдрому, що характеризується незворотнім порушенням прохідності глибокої венозної системи нижньої кінцівки, розвитком трофічних порушень, стійким зниженням працездатності людини.
У окремих випадках може розвиватись стан, що має назву синя больова флегмазія – тяжка форма гострого тромбозу глибоких магістральних вен нижніх кінцівок і таза та основних колатеральних шляхів відтоку венозної крові, що проявляється вираженим набряком та нестерпним больовим синдромом. Характерним є розвиток трофічних порушень, гангрена нижньої кінцівки і загроза ампутації.
Велику небезпеку при ТГВ становить небезпека відриву тромбу із формуванням тромбоемболу і мігруванням згустку крові системою нижньої порожнистої вени до правих відділів серця, а згодом до легеневої артерії. Розвивається смертельно небезпечне ускладнення – тромбоемболія легеневої артерії (ТЕЛА), що проявляється розвитком шоку та наростанням проявів серцево-легеневої недостатності.
ВЗ Що під час огляду пацієнта, окрім скарг, має насторожити лікаря?
– Клінічно ТГВ проявляється комплексом симптомів, що розвиваються в умовах порушення венозного відтоку від кінцівки при збереженому притоці артеріальної крові. Вираженість клінічної симптоматики залежить від рівня оклюзії тромботичними масами просвіту венозної судини та можливостями колатерального кровотоку щодо забезпечення венозного повернення до серця.
Дистальний ТГВ зазвичай малосимптомний або безсимптомний, в умовах відсутності порушень венозного відтоку. Проксимальний ТГВ клінічно проявляється симптомами венозної гіперемії: набряк, ціаноз кінцівки, розпираючий біль, підвищення місцевої температури, наповнення підшкірних вен. Можуть виникати обмеження рухів в ураженій кінцівці, порушення чутливості. У більшості хворих спостерігаються такі неспецифічні симптоми, як загальна слабкість, адинамія, незначний лейкоцитоз у загальному аналізі крові.
ВЗ Які допоміжні обстеження необхідно призначити для встановлення діагнозу?
– Традиційні клінічні обстеження (проби Мозеса, Хоманса) на сьогодні мають другорядне значення.
Першочерговим інструментальним методом візуалізації тромботичних мас є компресійна УЗД, в тому числі із використання режиму доплерографії. Що дає змогу не тільки побачити наявність тромботичних мас у глибоких венах, але й визначити процент обтурації судинного просвіту та стан залишкового кровообігу.
Шляхом визначення D-димеру, що є продуктом плазмінової деградації фібрину, можна визначити наявність процесу тромбоутворення та активність процесів фібринолізу.
Також маємо належним чином вивчити та інтерпретувати стандартну коагулограму (ПТІ, МНВ, АЧТЧ).
Лікування тромбозу глибоких вен
ВЗ Що можна сказати про новітні методики лікування?
– Запорукою успішного лікування тромбозу глибоких вен є в рання діагностика та своєчасний початок лікування, що ґрунтується на комплексному підході. Обов’язковим заходом є призначення початкової антикоагулянтної терапії. Лікування потрібно призначати негайно або не пізніше 10-о дня від моменту встановлення діагнозу. Лише така тактика дозволяє попередити повторний розвиток тромботичного процесу. Найсучаснішими препаратами, які позитивно зарекомендували себе на практиці є НМГ – низькомолекулярні гепарини (еноксапарин, надропарин), АВК – антагоністи вітаміну К (варфарин), а також НОАК – нові оральні антикоагулянти (рівароксабан, апіксабан). Перевагою останніх є те, що вони не потребують лабораторного контролю під час використання і можуть призначатися для амбулаторного лікування.
При призначенні антикоагулянтної терапії завжди необхідно враховувати ризики виникнення кровотечі.
Обов’язковим елементом в комплексному лікуванні ТГВ є використання компресійної терапії – еластичних бинтів або компресійного трикотажу.
Останні рандомізовані дослідження вказують, що рання активізація пацієнта не підвищує ризику виникнення фатальної тромбемболії, тому вона широко використовується з огляду профілактики повторного венозного тромбозу.
У більшості випадків дистальних форм ТГВ поєднання ранньої антикоагулянтної терапії, компресійної терапії та ранньої активізації пацієнта є достатнім. Але в окремих випадках, за наявності проксимальних форм ТГВ, здійснюється системний тромболізис. Найсучаснішими препаратими, що використовуються в клінічній практиці, є альтеплазе та метаплазе. Сьогодні у спеціалізованих клініках судинної хірургії є можливість виконання селективного транскатетерного регіонарного тромболізису або тромбектомії із використанням спеціального технічного обладнання.
У пацієнтів із абсолютними протипоказаннями до антикоагулянтної терапії, наявністю епізодів рецидивуючої ТЕЛА може бути встановлений кава-фільтр у інфраренальний відділ нижньої порожнистої вени. Основна мета – попередження розвитку епізодів ТЕЛА.
ВЗ Які прогнози щодо подальшої якості життя мають пацієнти з ТВГ?
– Тромбоз глибоких вен – серйозне захворюванням, що може значно погіршити якість життя, призвести до інвалідизації, втрати працездатності пацієнта. Після першого епізоду ТГВ посттромботичний синдром розвивається протягом двох років у 60% пацієнтів. При відсутності лікування у половини хворих виникає безсимптомна ТЕЛА. У чверті пацієнтів спостерігається рецидив венозної тромбоемболії протягом найближчих п’яти років, особливо при наявності онкологічних захворювань чи порушеннях у системі згортання крові. Приблизно 20% проксимальних ТГВ у пацієнтів, які не зверталися за медичною допомогою, стають причиною розвитку ТЕЛА, до 20% з них закінчуються летально. Разом з тим, при активній своєчасній терапії смертність знижується в 5-10 разів. Ключовими факторами, що впливають на перебіг ТГВ та покращують результати реабілітації пацієнта, є рання діагностика і своєчасний початок лікування.
ВЗ За якими правилами має жити пацієнт, аби знизити ризики рецидивів чи ускладнень?
– Пацієнтів обов’язково потрібно інформувати про побічні ефекти, пов’язані з лікуванням, механізми дії лікарських засобів, їх взаємодії. Жінки, що застосовують комбіновані оральні контрацептиви, повинні пам’ятати, що у них ймовірність розвитку ТГВ підвищується у 3-5 разів. Ризик ТГВ найбільш високий у перші 4 місяці від початку прийому гормональних контрацептивів і знижується до популяційного через 3 міс після їх відміни.
Також пацієнтам з ТГВ необхідно обмежити прийом харчових продуктів, що містять значну кількість вітаміну К (капуста, шпинат, листя салату, печінку, зелений чай, кава, а також повністю відмовитись від алкоголю).
Ті, хто отримує тривалу антикоагулянтну терапію НМГ, АВК потребують постійного лабораторного контролю показників коагулограми і підтримання їх в межах цільових значень. Антикоагулянтна терапія НОАК не потребує постійного лабораторного контролю показників коагулограми, що є перевагою при використанні в амбулаторних умовах.
Для профілактики розвитку посттромбофлебітичного синдрому (від моменту постановки діагнозу і мінімум до 1 року) необхідно обов’язково носити компресійний трикотаж.
Важливо підтримувати необхідний водний баланс в організмі і не допускати зневоднення, споживаючи достатню кількість рідини.
Максимально рання мобілізація пацієнтів з ТГВ, відповідно до сучасних наукових досліджень, доведено знижує імовірність розвитку епізодів повторного венозного тромбозу.
ВЗ Чи існують загальні правила профілактики?
– Первинна профілактика ТГВ повинна бути спрямована на те, щоб не допустити розвитку венозного тромбозу і проводиться всім іммобілізованим пацієнтам, більшості пацієнтів хірургічного профілю, пацієнтам з травмами. У клінічній практиці використовується індивідуальний підхід, що передбачає розрахунок ризику тромбозу, ризик виникнення кровотечі на фоні використання антикоагулянтів, визначення доцільності призначення останніх. Пацієнтам з високим ризиком тромбозу рекомендовано використання НМГ у поєднані з компресійною терапією. Пацієнтам з низьким ризиком тромбозу достатньо компресійної терапії разом із ранньою мобілізацією у післяопераційному періоді. Для амбулаторних пацієнтів рекомендується первинна профілактика із використанням АВК або НОАК.
Важливо також періодично проходити профілактичні скринінгові обстеження у профільних спеціалістів, зокрема судинного хірурга, флеболога з метою діагностики стану судинного русла. Особливо це стосується людей, чия професія пов’язана із тривалою іммобільністю. Своєчасне діагностування небезпечного захворювання значно підвищує ефективність лікування.
При відсутності ускладнень (тромбоз або тромбофлебіт), необхідно регулярно тренувати вени нижніх кінцівок. Рекомендовано: якомога довше тримати ноги у піднятому стані, використовувати комфортне взуття без високих підборів. Під час тривалих автоподорожей потрібно робити зупинки, щоб розім’яти ноги. Так само необхідна періодична розминка під час авіаперельотів. Помірна фізична активність, наприклад, плавання вважається чудовим методом профілактики.
Антоніна ЛІВАНДОВСЬКА, «ВЗ»











