 Історію лікування гриж можна розглядати як етапи становлення хірургії в цілому. Список лікарів, які присвятили себе розв’язанню цього складного завдання, містить імена Гіппократа, Цельса, Галена, Миколи Івановича Пирогова та багатьох інших видатних вчених, чий внесок в історію медицини неможливо переоцінити.
Історію лікування гриж можна розглядати як етапи становлення хірургії в цілому. Список лікарів, які присвятили себе розв’язанню цього складного завдання, містить імена Гіппократа, Цельса, Галена, Миколи Івановича Пирогова та багатьох інших видатних вчених, чий внесок в історію медицини неможливо переоцінити.
У різні часи для закриття грижових отворів використовувалися нитки із золота, срібла, олова, бронзи, міді, заліза. Грижі лікували за допомогою шпильок, гвинтів, цвяхів із дерева, заліза, слонової кістки тощо. Однак, різноманітність запропонованих способів до прогресу в лікуванні гриж не призвела, адже більшість із них не мали жодного обґрунтування.
Революційний прорив у герніології пов’язаний з ім’ям італійського хірурга Едуардо Бассіні, який створив єдину концепцію в хірургічному лікуванні пахвинної грижі. Це дозволило практично усунути летальність після планового видалення грижі і знизити кількість рецидивів до 3-10%. Однак, основу пластики грижових воріт становили місцеві тканини, отже відсоток ускладнень зберігався досить високим, що спонукало хірургів шукати нові шляхи розв’язання цієї проблеми.
У 1959 році Ушер вперше використав поліпропіленову сітку для пластики пахвинної грижі. З цього моменту починається історія сучасних способів «ненатяжної» герніопластики.
Чимала роль в історії розвитку сучасної герніопластики належить і українським хірургам. Три роки тому на базі клініки пластичної хірургії гриж, яка функціонує в складі кафедри хірургії та проктології Національної медичної академії післядипломної освіти ім. П.Л. Шупика та хірургічного відділення Київської міської клінічної лікарні № 5, було створено Український центр хірургічного лікування гриж живота. За відносно невеликий час існування провідні спеціалісти Центру опублікували більше 200 наукових статей на сторінках провідних вітчизняних і зарубіжних видань; отримали 30 патентів на винаходи в галузі методів лікування гриж живота; проводять Всеукраїнські науково-практичні конференції за участю міжнародних фахівців, у рамках яких відбуваються і майстер-класи для хірургів.
Сьогодні «ВЗ» запросило до розмови керівника Центру, хірурга з величезним досвідом, професора, завідувача кафедри хірургії та проктології НМАПО ім. П.Л. Шупика, Заслуженого лікаря України, президента Української асоціації хірургів-герніологів, Ярослава ФЕЛЕШТИНСЬКОГО.
 ВЗ Наскільки поширеною є ця патологія в Україні, у світі і чому?
ВЗ Наскільки поширеною є ця патологія в Україні, у світі і чому?
— Хірургічні втручання, що виконуються з приводу гриж живота, як неускладнених, так і ускладнених, у даний час відносяться до числа найпоширеніших операцій. Причому кількість невідкладних заходів при цій групі захворювань, зокрема в разі защемленої грижі і гострої кишкової непрохідності, досить велика.
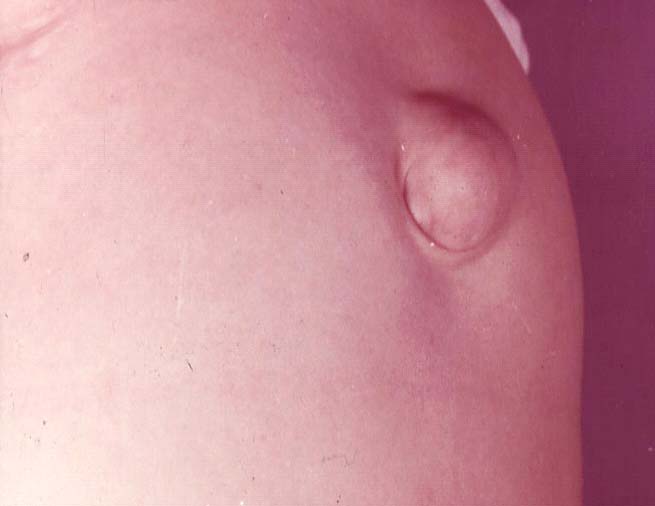
Близько 8-10% всього населення страждає від гриж живота. Отже, ця патологія, як бачите, досить поширені. Найпоширенішим видом є пахвинні грижі (2/3 всіх випадків), що зустрічаються частіше у чоловіків (у 5% протягом життя), ніж у жінок.
Вроджені пахвинні грижі виникають у результаті дефектів внутрішньоутробного розвитку. У нормі ці процеси мають завершитись на 8-9 місяці внутрішньоутробного розвитку, якщо цього не відбулося, ми спостерігаємо от такий дефект — власне, вроджену пахвинну грижу. Потрібно сказати, що вроджені пахвинні грижі у жінок виникають значно рідше, ніж у чоловіків (лише 0,3% проти 3% у чоловіків).
ВЗ Такий дефект потребує хірургічного втручання у дитячому віці?
— Так, і здійснюється це відповідно до Протоколу лікування вродженої пахвинної грижі у дітей, який діє в Україні ще з 2004 року.
Звичайно, є випадки, коли грижа виявляється не тільки в юнацькому віці, а й навіть пізніше, після 25 до 30 років, але це все одно вроджена грижа, яка просто клінічно себе не проявляла до того моменту, аж поки людина не помітила наявного випинання, дискомфорту (особливо у кінці робочого дня), виникнення болю під час фізичного навантаження, напруження, кашлю тощо.
ВЗ Які причини виникнення гриж?
— Причини умовно поділяють на вроджені та набуті. Основною вродженою причиною, наприклад, пахвинних гриж є повне незрощення очеревинного відростка, що й призводить до вродженої пахвинної грижі як у жінок, так і в чоловіків.
Якщо незрощення вагінального відростка очеревини відбувається фрагментами, зокрема на рівні яєчка, то виникає його водянка, на рівні сім’яного канатика — кіста. У жінок фрагментарне незрощення вагінального відростка очеревини призводить до утворення кісти Nuke на ділянці круглої зв’язки матки.
Отже, до вроджених причин відносять незрощення вагінального відростка очеревини і недостатність сполучної тканини, зокрема поперечної фасції. Серед чинників, які сприяють вродженим причинам, виділяють порушення генної інформації, дефіцит диференціюючих гормонів матері та плода, а також тератогенну дію різних чинників (інфекційних, біологічних, хімічних, фізичних тощо).
Ці чинники діють на сполучну тканину і спричиняють недостатнє утворення колагенових волокон, зокрема апоневрозу, м’язів поперечної фасції пахвинного каналу.
Крім того, певну роль у виникненні цієї патології можуть відігравати й анатомічні особливості, розміри пахвинного проміжку (високі та довгі трикутні проміжки мають значну площу, яка не закрита м’язами, отже це створює передумови для виникнення пахвинної грижі) тощо.
Щодо набутих гриж, то основною причиною їх виникнення є розвиток механічної слабкості м’язів апоневрозу опорних тканин передньої черевної стінки. Таку слабкість викликають різні чинники, зокрема дисбаланс білка колагену І і ІІІ типів, що відповідає за механічну міцність м’язів.
Причину цього дисбалансу до кінця не вивчено, але відомо, що тривале куріння (як показують дослідження, у чоловіків-курців найчастіше виникають пахвинні грижі), як, власне і гіповітаміноз, гіпопротеїнемія (ожиріння на сьогодні — домінуючий чинник, що призводить до дисбалансу колагенів і до морфофункціональної слабкості м’язів апоневрозу черевної стінки), а також різке схуднення — є основними факторами, що призводять до дисбалансу колагенів в організмі людини. Крім того, потрібно враховувати ряд захворювань-колагенозів. І хоч вони не мають тієї ж природи, що й грижа, але також спричиняють механічну слабкість м’язів.
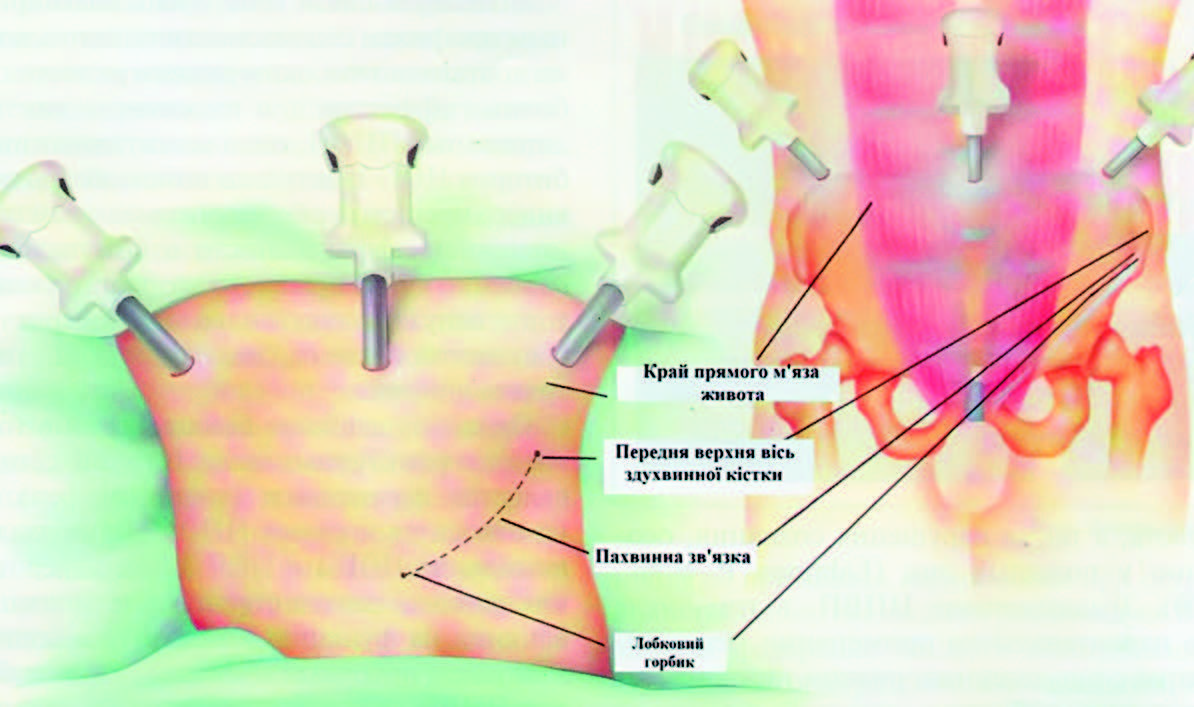 Щодо продукуючого чинника, то потрібно зауважити, що ми звикли вважати, ніби грижа виникає під час підняття чогось важкого. Насправді ж, продукуючим є чинник підвищення внутрішньочеревного тиску. Іншими словами, підняття тяжкого грузу, тривалий кашель (зокрема, у хворих на хронічний бронхіт), закрепи, затримка сечі (у хворих на аденому, наприклад) призводить до підвищення внутрішньочеревного тиску, і саме це сприяє тому, що у слабкій ділянці відбувається випинання. Слабкими місцями на передній черевній стінці є: пупкове кільце, пахвинний канал, стегнове кільце (там, де виходить стегнова грижа, оскільки стегнового каналу в нормі не існує анатомічно, він з’являється тоді, коли з’являється стегнова грижа), біла лінія живота. Також потрібно додати, що й післяопераційний рубець на передній черевній стінці — це теж слабке місце. Отже він є потенційною причиною виникнення грижі. І тут потрібно зауважити, що тільки близько 3% післяопераційних гриж виникає в результаті дефектів операційної техніки. У решті випадків — наявність розрізу на передній черевній стінці (потім рубця) — є пусковим моментом дисбалансу колагенів на цій ділянці. Отже, перенесена операція на передній стінці черевної порожнини є потенційною причиною виникнення грижі.
Щодо продукуючого чинника, то потрібно зауважити, що ми звикли вважати, ніби грижа виникає під час підняття чогось важкого. Насправді ж, продукуючим є чинник підвищення внутрішньочеревного тиску. Іншими словами, підняття тяжкого грузу, тривалий кашель (зокрема, у хворих на хронічний бронхіт), закрепи, затримка сечі (у хворих на аденому, наприклад) призводить до підвищення внутрішньочеревного тиску, і саме це сприяє тому, що у слабкій ділянці відбувається випинання. Слабкими місцями на передній черевній стінці є: пупкове кільце, пахвинний канал, стегнове кільце (там, де виходить стегнова грижа, оскільки стегнового каналу в нормі не існує анатомічно, він з’являється тоді, коли з’являється стегнова грижа), біла лінія живота. Також потрібно додати, що й післяопераційний рубець на передній черевній стінці — це теж слабке місце. Отже він є потенційною причиною виникнення грижі. І тут потрібно зауважити, що тільки близько 3% післяопераційних гриж виникає в результаті дефектів операційної техніки. У решті випадків — наявність розрізу на передній черевній стінці (потім рубця) — є пусковим моментом дисбалансу колагенів на цій ділянці. Отже, перенесена операція на передній стінці черевної порожнини є потенційною причиною виникнення грижі.
ВЗ Які складності можуть виникнути у діагностиці і з якими хворобами диференціюють грижі живота?
— Як правило, діагностика не спричиняє проблем і зазвичай достатньо огляду грижового випинання, хоча інколи для уточнення діагнозу використовують і інструментальні методи — УЗД, КТ, а для діагностики грижі стравохідного отвору діафрагми — рентгенологічні дослідження з барієм, фіброгастродуоденоскопію тощо.
Диференціюють грижі з доброякісними пухлинами передньої черевної стінки, наприклад, ліпомою, за наявності якої теж можливе випинання. Отже потрібне УЗД-дослідження, щоб визначити: жирова це тканина чи ділянка кишки. Іноді навіть застосують комп’ютерну томографію.
Пахвинно-калиткову грижу потрібно диференціювати з водянкою яєчка. Ця діагностика може бути здійснена в умовах хірургічного кабінету поліклініки. Такими знаннями повинен володіти і сімейний лікар, до того ж більшість амбулаторій наразі оснащені апаратами ультразвукової діагностики.
ВЗ Наскільки поширені післяопераційні грижі живота?
— Післяопераційні грижі живота становлять 22,9% від загальної кількості пацієнтів з грижами. Потрібно сказати, що завдяки постійному удосконаленню алопластичних операцій і появі нових більш досконалих біосумісних допоміжних сітчастих матеріалів наразі досягнуто значного прогресу у лікуванні гриж живота, що дозволило знизити кількість рецидивів (після алопластичних операцій вона становить 5-15%). А в клініках і центрах, які спеціалізовано займаються проблемою лікування гриж живота, частоту рецидивів знижено до 2,6-5%.
ВЗ Як впливає широке впровадження лапароскопічних операцій на кількість післяопераційних гриж?
— Лапораскопія відноситься до мініінвазивних втручань, але будь-яке оперативне втручання є травмуючим, отже широке впровадження лапароскопії на кількість післяопераційних гриж у бік зменшення вплинути не може. Натомість з’явилися так звані післяопераційні троакарні грижі (і їх відсоток досить вагомий — 3,6%).
Тобто, на місці проколів черевної стінки виникають грижі, адже прокол — це травма. Ми знаємо, наприклад, що біла лінія живота (серединна) є тоншою, там відсутні м’язи, а коли через цю ділянку ставиться троакар, це місце стає ще слабкішим. Отже хірург, який виконував операцію (наприклад, найпоширенішу зараз — холецистоектомію) і бачив слабкі ділянки або інші фактори ризику (ожиріння, наприклад), може прогнозувати ймовірне виникнення грижі.
Інша річ, коли ми говоримо про лапароскопічну герніопластику післяопераційних гриж живота. Вперше її було виконано у 1993 році з використанням політетрафторетиленового допоміжного пластичного матеріалу. Частота рецидивів після такої операції становить 3,4-10%. Тож логічно, що популярність такої операції зростає у зв’язку з малою травматичністю та скороченням тривалості лікування.
ВЗ Щодо сучасних способів лікування гриж живота та використання допоміжних синтетичних матеріалів…
— Наразі єдиним методом лікування будь яких гриж є хірургічна операція. Всі інші методики неефективні та небезпечні для пацієнта. Хірургичних же методик лікування гриж багато і залежать вони від її виду, розмірів та інших факторів. Але мета одна — усунути грижу, укріпити місце виходу та максимально запобігти рецидиву.
Сьогодні застосовують аутопластичні (але дуже обмежено) і алопластичні (з використанням допоміжних синтетичних сітчастих матеріалів, що дають змогу укріпити цю ділянку), відкриті та лапароскопічні методи хірургічного лікування гриж живота.
Зараз багато різних сітчастих імплантатів, які можуть розміщуватись інтраабдомінально (в середині черевної порожнини), мають спеціальне покриття, яке не спричиняє зрощень сітки з внутрішніми органами; є композитні легкі сітки, що мають колагенове покриття тощо. Є й біологічні матеріали — колагенові плівки. Їх використовують у більш складних випадках, адже вони не спричиняють зрощень із внутрішніми органами та сприяють утворенню механічно міцної сполучної тканини. Але вони є досить дорогими.
Вибір матеріалу для алопластики залежить від завдання, яке стоїть перед хірургом. Усі синтетичні матеріали є максимально біологічно інертними. Це спеціально створені синтезовані матеріали, за допомогою яких на слабкій ділянці утворюється механічно міцна тканина. Каркасом для неї слугує сітчастий імплантат.
Сітчасті імплантати використовують для лікування всіх видів гриж і лише у дуже малому відсотку випадків (приблизно 5%) застосовують власні тканини — тобто роблять аутопластику, адже вони ефективні лише за гриж малих розмірів у разі відсутності атрофії м’язово-апоневротичних тканин черевної стінки. Хірургічне лікування гриж живота великих та гігантських розмірів вимагає обов’язкового використання допоміжних пластичних матеріалів. У США та розвинутих країнах Європи понад 95% усіх гриж живота лікують із використанням допоміжних сітчастих матеріалів. В Україні цей відсоток становить 70%, що пов’язано і з високою вартістю допоміжних пластичних матеріалів, і з тим, що оволодіння сучасною технікою алопластичних операцій потребує додаткового навчання хірурга та певної обізнаності. Це загальносвітова практика.
Лапароскопічні втручання теж проводяться з використанням сіток. Взагалі лапароскопія при грижах живота виконується в Україні не так часто, адже крім спеціального обладнання для лапароскопії потрібні ще спеціальні фіксатори, що є одноразовими для кожного пацієнта (а це додаткові витрати), і відповідна кваліфікація хірурга, отримати яку можна лише в результаті тривалого навчання. Лапароскопічна анатомія є незвичною для хірурга, і щоб не пошкодити необережними рухами судини, нерви тощо, особливо під час фіксації сітки, хірург має досконало володіти цією технікою.
Розмову вела Тетяна СТАСЕНКО, «ВЗ»











