На весні 2020 року були опубліковані Глобальні рекомендації Міжнародного товариства з артеріальної гіпертензії.

Короткий огляд цих Рекомендацій представила під час XXI Національного конгресу кардіологів України (23-25 вересня, Київ) доктор медичних наук, професор, завідувачка відділення гіпертонічної хвороби ДУ «ННЦ Інститут кардіології ім. акад. М.Д.Стражеска» НАМН України Лариса Міщенко.
Що саме пропонують змінити у звичних алгоритмах виявлення і ведення пацієнтів з артеріальною гіпертензією міжнародні експерти?
 Лариса МІЩЕНКО, доктор медичних наук, професор, завідувачка відділення гіпертонічної хвороби ДУ «ННЦ Інститут кардіології ім. акад. М.Д.Стражеска» НАМН України
Лариса МІЩЕНКО, доктор медичних наук, професор, завідувачка відділення гіпертонічної хвороби ДУ «ННЦ Інститут кардіології ім. акад. М.Д.Стражеска» НАМН УкраїниЦі Рекомендації стали найбільшою новиною поточного року в контексті артеріальної гіпертензії (АГ). Автори поділили їх на два рівні: Базовий та Оптимальний. Адже світ неоднорідний і економічний стан країн, які реалізовуватимуть нові рекомендації з лікування АГ, інколи неспівставний.
Отже, всі Базові рекомендації – це реалізація мінімальних стандартів, які часто базуються на думці експертів. Іншими словами: «Робіть, що можливо, якщо не можете зробити якнайкраще».
Оптимальний рівень, відповідно і є тим самим найкращим варіантом. Ці рекомендації базуються на високому доказовому стандарті, сформульованому в останніх настановах.
Нові визначення та класифікація АГ
Сьогодні світові експерти пропонують виділяти два ступені АГ. Поріг нормального тиску залишається у межах ˂130-139/85-89 мм рт. ст., але виділяються два ступені АГ, адже всі випадки, коли артеріальний тиск (АТ) вище ніж 160/100 мм рт.ст., вже уособлюють високий ризик серцево-судинних ускладнень.
У світових рекомендаціях (як європейських, так і американських) наголошується також на тому, що лікарі в своїй клінічній практиці для діагностики та контролю АГ мають застосовувати не тільки офісні або клінічні вимірювання рівня артеріального тиску (АТ). Потрібно впроваджувати в практику амбулаторні вимірювання АТ і наведені (в таблиці нижче) граничні норми, за якими діагностуватиметься АГ, використовуючи амбулаторний 24-годинний моніторинг або домашнє моніторування рівня АТ.
З урахуванням того, що експерти обмежилися двома ступенями артеріальної гіпертензії, стратифікацію ризиків у пацієнтів з АГ також спрощено.
Визначення та класифікація артеріальної гіпертензії
Класифікація гіпертензії на основі вимірювання офісного АТ
|
Категорія |
Систолічний АТ (мм рт.ст.) |
|
Діастолічний АТ (мм рт.ст.) |
|
Нормальний |
˂ 130 |
і/або |
˂ 85 |
|
Високий |
130-139 |
і/або |
85-89 |
|
1-й ступінь АГ |
140-159 |
і/або |
90-99 |
|
2-й ступінь АГ |
160-170 |
і/або |
100-109 |
Критерії гіпертензії на основі офісного вимірювання, домашнього й амбулаторного моніторування АТ
|
Моніторування
|
САТ/ДАТ, мм рт.ст. |
|
Офісний АТ |
≥ 140 і/або ≥ 90 |
|
Амбулаторне моніторування АТ |
|
|
Середній протягом 24 годин |
≥ 130 і/або ≥ 80 |
|
Середній денний (протягом періоду неспання) |
≥ 135 і/або ≥ 85 |
|
Середній (протягом сну) |
≥ 120 і/або ≥ 70 |
|
Домашнє моніторування |
≥ 135 і/або ≥ 85 |
T.Unger, et al.2020 international Society of Hypertension Global Hypertension Practice Guidelines.
Відомо, що для пацієнтів з АГ дуже важливо при визначенні ризику враховувати наявність уражень органів-мішеней. Тож, за новими/спрощеними уявленнями, високий ризик не потребує строгої диференціації на «високий» або «дуже високий», адже це майже не впливає на підходи – різниця тільки у цільовому холестерині ліпопротеїдів низької щільності, коли йдеться про первинну та вторинну профілактику.
Спрощена стратифікація ризику в пацієнтів з АГ
|
Інші фактори ризику (ФР), ураження органів мішеней (УОМ) або ССЗ |
Високий-нормальний САТ 130-139\ ДАТ 85-89 |
Ступінь 1 САТ 140-159 ДАТ 90-99 |
Ступінь 2 САТ ˃ 160 ДАТ ˃ 100 |
|
Немає факторів ризику |
Низький |
Низький |
Помірний |
|
1-2 ФР |
Низький |
Помірний |
Високий |
|
≥ 3 ФР |
Низький| Помірний |
Високий |
Високий |
|
УОМ, ХХН 3 стадії, цукровий діабет, ССЗ |
Високий |
Високий |
Високий |
T.Unger, et al.2020 international Society of Hypertension Global Hypertension Practice Guidelines.
Цільові рівні АТ для лікування гіпертензії
Головним завданням лишається досягнення цільового рівня АТ і найголовніше – утримання такого у пацієнтів. До оптимальних підходів відносяться ті, що були визначені Європейським товариством кардіологів (ESC):
- для пацієнтів молодше 65 років – 130/80мм рт.ст. (але не нижче 120/70 мм рт.ст.),
- для людей старших 65 років потрібно дотримуватися рамок 130-140\80-90 мм рт.ст.
Чимало уваги в нових рекомендаціях приділяється модифікації способу життя, яка має бути застосована для абсолютно всіх хворих з АГ.
В цей контекст введено нові позиції, які демонструють більш сучасний підхід до проблеми. Приміром, споживання гранатового соку чи соку буряка, які справляють модулюючу дію на функцію ендотелію і здатні позитивно впливати на рівень АТ. Наголошується також на необхідності зниження стресу (коли це можливо) або, принаймні, спонукання усвідомлення: якщо ми не можемо уникнути стресу, потрібно змінити до нього своє ставлення.
Діагностика артеріальної гіпертензії
По-перше, потрібно наголосити, що лікарі мають залучати в свою клінічну практику методику домашнього моніторування АТ, як більш доступне за 24-годинне моніторування. Адже це більш точна діагностика АГ, а також додаткові можливості виявляти:
- різні фенотипи АГ на кшталт «гіпертензії білого халата» (близько 30% пацієнтів мають цей феномен);
- «масковану гіпертензію» – на прийомі у лікаря АТ пацієнта абсолютно нормальний, а за даними амбулаторних вимірювань цифри АТ підвищені. На це слід звертати увагу, адже саме маскована неконтрольована артеріальна гіпертензія (МНАГ) є потужним фактором ризику серцево-судинних ускладнень, за даними багатьох мета-аналізів та досліджень. Тому сьогодні в рекомендаціях як американських, так і європейських йдеться про те, що при підтвердженому діагнозі «маскована неконтрольована АГ» необхідно посилити терапію для таких пацієнтів, зважаючи на ризики, які несе цей фенотип АГ.
За результатами дослідження «МАГНАТ», монотерапія має дуже обмежений потенціал в сенсі контролю рівня АТ: лише 20,5% пацієнтів на монотерапії контролювали рівень АТ, серед них 63,2% пацієнти мали МНАГ. Але, коли цих пацієнтів перевели на подвійну фіксовану комбінацію периндоприл/амлодипін (Бі-Престаріум ®), це призвело до ідеального контролю рівня АТ – 93% (офісний), МНАГ – 27,5%.
Чи посилювати терапію при МНАГ?
Гіпертензія у молодих людей
Важливо вчасно діагностувати і якісно лікувати АГ у осіб молодого віку. Адже у пацієнтів, у яких гіпертензія стартувала у віці до 35 років, ризик ураження органів-мішеней (приміром, гіпертрофія лівого шлуночка тощо) значно вищий, ніж у нормотензивних осіб. Причому значення має не стаж АГ, а саме вік старту захворювання. У пацієнтів з маніфестацією АГ у16-18 років, наприклад, ризик розвитку термінальної хронічної хвороби нирок у 5 разів більший, ніж у нормотензивних пацієнтів.
Нині продовжується пошук додаткових механізмів впливу на розвиток або попередження прогресування органного ураження при АГ. Безумовно, всі сили терапії мають бути направлені на попередження цих уражень. Лікарі добре усвідомлюють, що не достатньо досягти контролю АТ (хоч і це досить непросто), аби сповільнити ураження органів-мішеней. Якщо подивитися на розвиток та прогресування дисфункції ендотелію, то органне ураження серця, судин і нирок – це паралельний процес з ураженням органів-мішеней.
Стратегії призначення антигіпертензивних препаратів: оптимальні заходи
Оптимальні заходи в цьому напрямку подібні тим, що були в попередніх рекомендаціях 2018 року. Але варто звернути увагу на відмінності. Приміром, міжнародні експерти допомогли розв’язати одне з запитань: що обрати на додаток до інгібітора АПФ або сартана для комбінованої терапії вже на першому кроці лікування?
Отже, міжнародні експерти дійшли висновку, що ініціальною комбінацією має бути комбінація іАПФ або сартана саме з блокатором кальцієвих каналів. В оптимальному варіанті, якщо ми говоримо про комбінацію блокаторів ренінангіотензивної системи з діуретиками, то це має бути тіазидоподібний діуретик, адже для них є більша доказова база, яка стосується вторинної профілактики інсульту та серцево-судинних ускладнень у пацієнтів похилого віку з ізольованою систолічною гіпертензією. А, крім того, коли ми говоримо про діуретичну терапію – це пацієнти з серцевою недостатністю, а також категорія пацієнтів з непереносимістю блокаторів кальцієвих каналів.
Отже, в усьому іншому, підходи залишаються такими, які були прописані в європейських рекомендаціях раніше: необхідно прагнути зменшення кількості препаратів – ідеальна комбінація має міститися в одній таблетці.
Якщо на потрійній фіксованій комбінації у пацієнта, що дійсно приймає призначені препарати та здійснює домашнє моніторування АТ, його тиск залишається неконтрольованим, то варто говорити про резистентну АГ і четвертий крок лікування – це вже має бути потрійна комбінація+спіронолактон або інший засіб. Але в цьому випадку йдеться про компетенції спеціалізованої медичної допомоги, тож цих пацієнтів бажано направляти до спеціалізованих центрів лікування важких гіпертензій або резистентної АГ (в ДУ «ННЦ Інститут кардіології ім. акад. М.Д. Стражеска» НАМН України працює такий центр).
Для лікування цих хворих препаратом вибору є спіронолактон, який має певні обмеження для призначення – це ШКФ ˂45мл/хв/1,73м², а головне, застереження – гіперкаліємія.
Щодо бета-блокаторів, їх також використовують на кожному етапі терапії, коли присутні специфічні покази для їх призначення. Зокрема, це:
- серцева недостатність;
- стенокардія, стан після інфаркту міокарда;
- фібриляція передсердь;
- у молодих жінок – під час вагітності або планування вагітності.
Лікування артеріальної гіпертензії
Щодо сучасних підходів в терапії пацієнтів з АГ, актуальним залишається принцип підбору оптимальної комбінації, з огляду на фактори ризику, які має конкретний пацієнт. Окрім цього, продовжується пошук у напрямку встановлення найефективнішого режиму застосування призначеної фармакотерапії, а також немедикаментозних методів лікування артеріальної гіпертензії.
Медикаментозна терапія: зранку чи ввечері?
У поточному році були опубліковані результати дослідження HYGIA project щодо проблем ефективності хронотерапії. Протягом 6 років спостерігали близько 20 тисяч пацієнтів і побачили, що через 6 років сумарний ризик серцево-судинних ускладнень був на 45% менший у тих з них, хто отримував антигіпертензивні препарати на ніч.
Натомість це спостереження світовою медичною спільнотою сприймається з обережністю і детально обговорюється, адже саме дослідження мало певні обмеження і особливості. Тому сьогодні говорити про те, що всім пацієнтам з АГ призначати препарати на ніч буде більш ефективним, мабуть, передчасно.
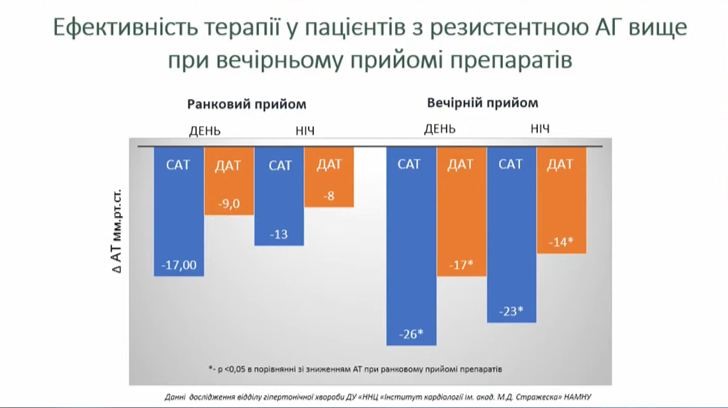
Наш досвід лікування пацієнтів з резистентною АГ свідчить про кращий антигіпертензивний ефект препаратів при вечірньому прийомі в порівнянні з ранковим. Проте варто враховувати, що більшість пацієнтів з резистентною АГ (біля 70%) мали порушення добового ритму АТ у вигляді недостатнього зниження АТ або нічної гіпертензії.
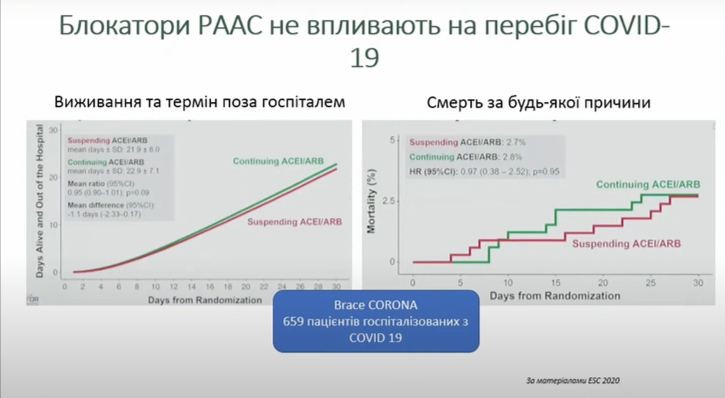
Блокатори РААС не впливають на перебіг COVID-19
Дослідники з Бразилії вже встигли дослідити безпечність застосування блокаторів ренін-ангіотензин-альдостеронової системи (РААС) у хворих, які були госпіталізовані з COVID-19.
Половині пацієнтів, які взяли участь у дослідженні, скасовували блокатори РААС, половині – ні. Результати засвідчили, що це абсолютно не впливало ані на виживання і термін перебування поза госпіталем, ані на смертність від будь-якої причини.
Тетяна СТАСЕНКО, «ВЗ»