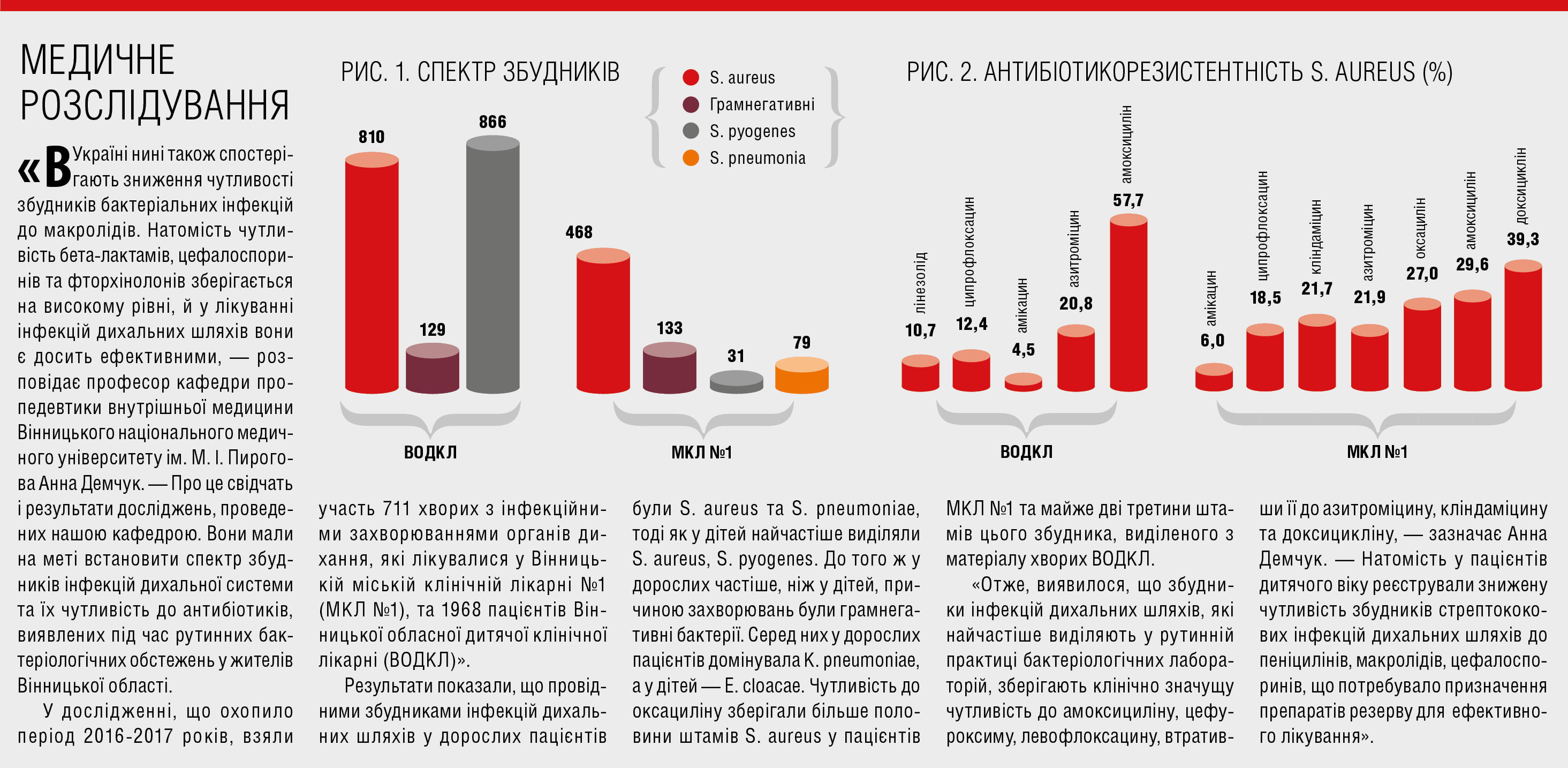
Щороку в усьому світі 700 тис. осіб гинуть від резистентних інфекцій. Експерти ВООЗ б’ють на сполох: якщо не зупинити ріст мікробної стійкості, то до 2050 року вона стане причиною 10 млн смертей щорічно. А це більше, ніж сьогоднішня смертність унаслідок злоякісних новоутворень.
Cтійкість до антибіотиків є не лише передумовою виникнення медичної кризи (зокрема й економічної), а й серйозною загрозою, адже такі інфекційні хвороби, як пневмонія, скарлатина чи сифіліс, можуть стати смертельними. Про те, що саме впливає на швидкість формування антибіотикорезистентності та які механізми варто застосувати в боротьбі із загрозою, говорили науковці й практикуючі лікарі з різних куточків України на науково-практичній конференції з міжнародною участю «Терапія-2019: досягнення в діагностиці та лікуванні», яка відбулася у Вінниці.
Вибір великий, а знань малувато
Неправильне, надмірне та нераціональне використання антибактеріальних препаратів призвело до зниження чутливості мікроорганізмів до них та поступової втрати їх ефективності у боротьбі з поширеними інфекційними захворюваннями, що на сьогодні є глобальною проблемою. На її вирішення спрямовані зусилля багатьох міжнародних організацій.
«Говорячи про антибіотикорезистентність в Україні, можна назвати кілька її передумов і причин, — зазначає завідувач кафедри пропедевтики внутрішньої медицини Вінницького національного медичного університету ім. М. І. Пирогова, Заслужений лікар України, професор, доктор медичних наук Юрій Мостовой. — По-перше, це безрецептурний відпуск антибактеріальних препаратів, що спричинив безсистемне, безконтрольне їх застосування. По-друге, використання антибіотиків у якості харчових добавок у тваринництві.
Наступний чинник — порушення режиму застосування антибактеріальних препаратів.
Ще одна проблема пов’язана з наявністю в Україні великої кількості генеричних препаратів. У жодній країні світу ви не знайдете 20-30 еквівалентів оригінальних лікарських засобів. Ефективність того чи іншого препарату залежить від країни виробника, субстанції, технологічного процесу, який міг вплинути на створення антибіотика, отже, лікарю фактично доводиться підбирати засіб не тільки за діючою речовиною, а й з огляду на країну виробництва».
З іншого боку, антибіотики недостатньо вивчають у медичних університетах: майбутні лікарі отримують обмежену інформацію про сучасні антибактеріальні препарати. Це також призводить до їх нераціонального застосування.
«У Вінницькій області протягом січня-березня 2017 року протимікробні препарати були призначені у 77% випадків гострого бронхіту, хоча це захворювання має переважно вірусну етіологію, — наводить приклад Ю. Мостовой. — А при негоспітальній пневмонії лікарі взагалі призначали не ті антибіотики, що рекомендовані в протоколах».
Тому навчальна програма вищих медичних закладів потребує вдосконалення: слід звертати більше уваги на проблему антибіотикорезистентності та сучасні антимікробні препарати. З програми необхідно виключити застарілі лікарські засоби, такі як еритроміцин, нітрофурани, сульфаніламідні препарати та інші.
Вихід є
Стійкість і чутливість антибіотика залежать від того, наскільки часто його застосовують. Тобто якщо на певний проміжок часу відмовитися від одного з антибіотиків, чутливість до нього поновиться. Так, у Фінляндії у 1970-ті роки спостерігали досить високу стійкість до макролідів, і фіни вирішили взагалі відмовитися від їх використання, знявши препарати макролідного ряду з реалізації в аптечній мережі. Через 3 роки чутливість до цих засобів поновилася.
На сьогодні в Україні вже розроблені національні настанови, що ґрунтуються на локальних даних чутливості. Створено уніфікований клінічний протокол (УКП) з лікування гострого риносинуситу на підставі найсучасніших європейських та американських рекомендацій. У 2016 році Національна академія медичних наук України затвердила УКП з надання медичної допомоги дорослим пацієнтам із негоспітальною пневмонією, який також ґрунтується на європейських і американських рекомендаціях з урахуванням українських даних у дослідженнях SOAR. Діє протокол й щодо лікування гострого середнього отиту, котрий передбачає використання препаратів стартової терапії.
Але, зважаючи на швидкість формування антибіотикорезистентності, стає очевидним, що протокольного регулювання замало. Держава мусить заборонити вільний продаж антибіотиків, обмежити їх використання у тваринництві й терміново запровадити вивчення регіональної чутливості до них, передбачивши адекватне, раціональне застосування цих препаратів.
Олеся ШУТКЕВИЧ, спеціально для «ВЗ»