Оскільки медицина Ізраїлю вважається однією з найкращих у світі, вивчення досвіду її діяльності є вкрай важливим і повчальним для модернізації системи охорони здоров’я України. Коріння сучасної ізраїльської медицини — в Європі, адже вона сформована, передусім, репатріантами з Німеччини, де до приходу до влади націонал-соціалістів 60% лікарів були євреями. Хоча нині підходи до організації охорони здоров’я в Ізраїлі відрізняються від західноєвропейських. Сучасна медицина Ізраїлю базується на американській школі доказової медицини і відкрита для інновацій. Однак при цьому вона має свій неповторний стиль, випереджаючи передові країни світу в багатьох напрямках.

 Марина ШЕВЧЕНКО, заведующая отделом экономических исследований здравоохранения и медицинского страхования ГУ «Украинский институт стратегических исследований МЗ Украины», кандидат медицинских наук
Марина ШЕВЧЕНКО, заведующая отделом экономических исследований здравоохранения и медицинского страхования ГУ «Украинский институт стратегических исследований МЗ Украины», кандидат медицинских наук Ізраїль лідирує в галузі розробки нових лікарських засобів, має високорозвинену фармакологічну індустрію. Вчені країни здійснили чимало відкриттів, які докорінно змінили сучасну медицину: розробили низку методик ранньої діагностики онкологічних патологій, здійснили дослідження позастатевої рекомбінації генів, розробили обладнання для кардіоелектротерапії, досягли успіхів у вивченні стовбурових клітин, напрацювали методи лікування СНІДу, травматичного шоку, туберкульозного менінгіту, розсіяного склерозу та інших важких захворювань. Ізраїль є визнаним виробником різного надсучасного медичного обладнання. А ще він може похвалитися надзвичайно ефективною організацією системи охорони здоров’я.
У 2012 році Організація економічного співробітництва та розвитку (OECD) визнала, що Ізраїль створив найуспішнішу систему охорони здоров’я серед країн OECD за останні 15 років. Не останню роль у цьому відіграло державне медичне страхування.
Головний закон
Основним документом, який регулює діяльність ізраїльської системи медичного обслуговування, є закон про державне страхування здоров’я, який передбачає:
- страхування здоров’я є обов’язковим;
- державна система медичного страхування гарантує надання медичної допомоги всім жителям країни, незалежно від віку, статі, рівня доходів тощо;
- комплекс медичних послуг, що надаються в рамках страхування здоров’я, також єдиний для всіх;
- відповідальність за покриття витрат на медичне обслуговування бере на себе Уряд країни;
- відповідальність за медичне обслуговування всіх жителів країни покладається на лікарняні каси (ЛК), контроль над якими також здійснює держава;
- кожен громадянин має право вибору ЛК і вони нікому не можуть відмовити в реалізації такого права;
- податок на охорону здоров’я утримує Інститут національного страхування, розмір такого податку залежить від доходу громадян.
Цей закон набув чинності у 1995 році, відтоді все населення Ізраїлю отримує однаковий пакет необхідних медичних послуг, починаючи від лабораторних аналізів і закінчуючи госпіталізацією, складними оперативними втручаннями та реабілітаційними заходами.
Чарівний кошик
Після того, як закон про державне страхування здоров’я набрав чинності, у державному бюджеті країни було передбачено додаткові кошти на нові послуги у страховому «кошику», затвердженому цим же законом. Однак це зовсім не означає, що «кошик» не може бути збільшений — це робить спеціальна комісія при МОЗ. Водночас клієнти ЛК можуть за окрему плату придбати додаткові медичні послуги, які не потрапили до нього. На додаток до «кошика медичних послуг» існує і «кошик ліків», який субсидує держава для кожного жителя Ізраїлю. Він — єдиний для всіх лікарняних кас, і змінити його можуть лише міністерства охорони здоров’я і фінансів.
Що в «кошику»? Діагностика та амбулаторне лікування у терапевта, педіатра та лікаря-спеціаліста; лабораторні дослідження (якщо їх неможливо провести у лабораторії ЛК, пацієнт отримує направлення в іншу лабораторію, разом із зобов’язанням ЛК оплатити аналіз); радіологія (радіотерапія злоякісних пухлин, томографія, мамографія, комп’ютерна томографія тощо); виклик лікаря додому (лише якщо хворий не може прибути на прийом самостійно, а не з міркувань зручності. Ці послуги частково оплачує пацієнт); госпіталізація породіль та тяжких хронічних хворих; придбання ліків за значними знижками (згідно з рецептом); екстрена медична допомога; профілактика захворювань (через профілактичні огляди — деякі з них безкоштовні, за деякі пацієнт сплачує частково); щеплення новонародженим, дошкільнятам, школярам (дорослі пацієнти платять за це частково або повністю. Лише якщо хвороба загрожує життю застрахованого і за допомогою щеплення їй можна запобігти, ЛК оплачує вакцинацію); дієтологія та реабілітація.
Члени всіх ЛК мають право на госпіталізацію за рахунок каси в усіх лікарнях країни (якщо мають направлення лікуючого лікаря або в екстрених випадках). Особливу турботу ЛК виявляють до дітей та вагітних (оплачують усю необхідну медичну допомогу протягом вагітності). Окрім стандартного переліку діагностичних процедур, майбутнім мамам проводять генетичні дослідження. Перебування в лікарні у зв’язку з пологами оплачує Інститут національного страхування. При деяких лікарнях організовуються курси підготовки до пологів.
У рамках обов’язкового медичного страхування лікують від безпліддя, проводять штучне запліднення (бездітним парам, подружжям, які мають одну дитину, незаміжнім жінкам). Аборти проводяться лише з дозволу спеціальної комісії, до якої входять медпрацівники та представники соціальних служб. В той час, як стоматологічні послуги в Ізраїлі платні, з липня 2011 року всім дітям до 10 років вони надаються безкоштовно.
Від кожного — по можливостях
Страхові внески сплачує кожен житель Ізраїлю, який досягнув 18-річного віку. Ці внески передаються не безпосередньо ЛК, а в державну скарбницю, яка розподіляє кошти між касами. Кожна ЛК отримує кошти пропорційно кількості клієнтів з урахуванням вікових коефіцієнтів.
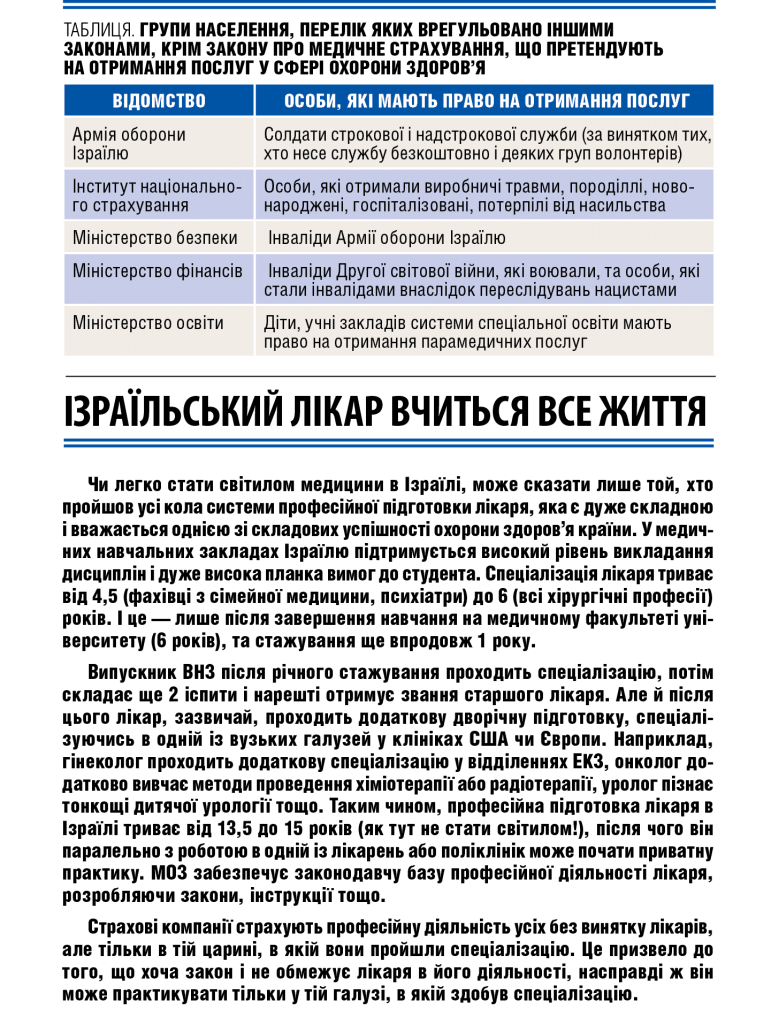 Сума страхових внесків розраховується залежно від розміру доходів особи та її статусу (найманий працівник, приватний підприємець, непрацююча особа). Громадяни, які не мають доходів, сплачують мінімальні внески зі страхування здоров’я — приблизно $ 30. Внески із заробітної плати найманого працівника відраховує його роботодавець — ця частка становила 3,1% від частини заробітної плати, яка дорівнює 60% середньої заробітної плати по країні (з 01.01.1995 р.), і з 01.01.2006 року — 5% від частки заробітної плати, яка перевищує 60% середньої заробітної плати по країні.
Сума страхових внесків розраховується залежно від розміру доходів особи та її статусу (найманий працівник, приватний підприємець, непрацююча особа). Громадяни, які не мають доходів, сплачують мінімальні внески зі страхування здоров’я — приблизно $ 30. Внески із заробітної плати найманого працівника відраховує його роботодавець — ця частка становила 3,1% від частини заробітної плати, яка дорівнює 60% середньої заробітної плати по країні (з 01.01.1995 р.), і з 01.01.2006 року — 5% від частки заробітної плати, яка перевищує 60% середньої заробітної плати по країні.
Роботодавець працівника, зайнятого в домашньому господарстві, повинен сплачувати 1% із його заробітної плати як внесок зі страхування здоров’я.
Пенсіонерам, які не досягли пенсійного віку, але отримують пенсійні виплати, такі внески відраховує організація або особа, що оплачує цю пенсію. Розмір цього внеску — 3,1% (з 01.02.2004 р.) від частини пенсії, що не перевищує 60% середньої заробітної плати по країні, і з 01.01.2006 року — 5% від частини пенсії, яка перевищує 60% середньої заробітної плати. Однак існують деякі категорії пенсіонерів, яких звільнено від сплати цих внесків.
Солдати надстрокової служби з 2003 року сплачують внески зі страхування здоров’я в такому ж розмірі, як і наймані працівники.
Підприємці також сплачують внески самостійно (за тією ж розрахунковою схемою). Непрацюючі особи, студенти, які мають доходи, також підпадають під ці вимоги; коли ж доходів у них немає, то сплачують внесок зі страхування здоров’я самостійно — в розмірі 103 нових ізраїльських шекелів (така норма діє з 01.01.2014 року). Середня ізраїльська сім’я витрачає на потреби охорони здоров’я від 3,8 до 4,9% свого бюджету (крім внесків на обов’язкове страхування). Приблизно 1/3 цієї суми йде на оплату стоматологічної допомоги, 1/4 — на оплату додаткових медичних страховок, ще 1/4 — на придбання ліків (лише на частину з них виплачують субсидії).
Візит до сімейного лікаря в Ізраїлі безкоштовний, а до «вузького» спеціаліста — за невелику плату (наприклад, до лікаря-ортопеда — приблизно $ 6). За деякі аналізи хворі також доплачують із власної кишені. Часткова оплата за ліки, які входять до «кошика», не перевищує 15% максимальної роздрібної ціни або $ 4 за упаковку. Максимальна квартальна плата за ліки для хронічного хворого (на одну особу) становить $ 221, а для хронічного хворого пенсійного віку, який отримує надбавку для забезпечення прожиткового мінімуму, — $ 111. При цьому визначено перелік осіб, які звільняються від такої оплати або мають пільги. Зокрема, це особи пенсійного віку, що отримують допомогу по прожитковому мінімуму, пенсію по інвалідності, та члени їхньої родини (вони отримують 50%знижки на ліки по рецепту, що входять у «кошик»); особи, що отримують допомогу у зв’язку з обмеженими можливостями руху (їм ліки надаються безкоштовно); ветерани Другої світової війни (знижка на ліки з «кошика» — 75%); особи, що отримали травму на робочому місці чи постраждали в ДТП (звільняються від оплати за ліки, які необхідні для лікування отриманої травми); особи у віці 75 років і старші (знижка 10% на ліки по рецепту, що входять у «кошик»).
Лікарняна каса як страхова компанія
Набір медичних послуг зі страхового «кошика» надає одна з чотирьох лікарняних кас Ізраїлю — певною мірою їх можна ототожнити зі страховими компаніями інших країн. Однак ЛК — це громадські неприбуткові організації, які отримують оплату за надані послуги, але не можуть ставити за мету отримання прибутку.
Аналогія ЛК зі страховою компанією полягає в тому, що від кожного застрахованого вона отримує визначений законом внесок. Усі лікарняні каси надають чотири рівні медичних послуг, визначених державою. Перший рівень — сімейний лікар і педіатр (у районних поліклініках), другий — фахівці різних напрямків (також у районних поліклініках), третій — госпіталізація, четвертий — реабілітація.
Однак між ЛК існують і певні відмінності.
- ЛК «Клаліт» (заснована у 1911 році) — перша інфраструктура, яка стала основою ізраїльської системи охорони здоров’я та інструментом надання найякісніших медичних послуг кожному громадянину країни, незалежно від його віку, місця проживання, віросповідання та рівня доходів. Нині у цій касі застраховано більше половини населення країни, їй належить мережа лікарень, амбулаторій та будинків відпочинку по всій країні.
- ЛК «Маккабі» — друга за кількістю клієнтів, оскільки має багато «плюсів», наприклад, виклик лікаря додому, хороша (хоча й дорога) страховка.
- ЛК «Леуміт» також не з дешевих, але пропонує хорошу додаткову страховку і за останні роки залучила до співпраці багато високопрофесійних приватних лікарів. Має відділення майже в усіх населених пунктах Ізраїлю.
- ЛК «Меухедет» — каса швидкого медичного обслуговування. Якісна, дешева. Пропонує максимально вільний вибір лікарень та лікарів, кваліфікований медперсонал, майже повну відсутність черг і дуже широкий спектр послуг. Однак її відділення існують далеко не в усіх населених пунктах Ізраїлю.
У розпорядженні кожної ЛК є розгалужена мережа медичних установ: поліклініки, аптеки, діагностичні центри, жіночі та дитячі консультації, пункти невідкладної допомоги, геріатричні центри, клініки серцевих хвороб, хронічних захворювань, альтернативної медицини. Лікарняні каси також укладають договори з приватними лікарями та приватними лікувальними установами, які долучаються до надання послуг.
Кожна лікарняна каса має свою власну амбулаторну мережу поліклінік, що надають послуги перших двох рівнів. «Клаліт» і «Маккабі» мають мережу лікарень третього рівня медичних послуг. «Клаліт» має реабілітаційну лікарню. «Меухедет» і «Леуміт» не мають власних лікарень, тому закуповують послуги з госпіталізації та реабілітації. Поліклініки всіх лікарняних кас розташовані практично в усіх населених пунктах країни. Члени лікарняних кас можуть звертатися як до лікарів, що приймають у поліклініках, так і до приватних лікарів.
Кожен громадянин Ізраїлю має право змінити ЛК (з 2005 року зробити це можна вже не два, а чотири рази на рік). Повідомити про перехід в іншу ЛК необхідно щонайменше за 60 днів. Якщо застрахована особа вважає, що її утискають у пацієнтських правах, вона може поскаржитися у свою ЛК або позиватися до суду з трудових конфліктів. Роботодавець не має права диктувати своєму працівникові членство в певній ЛК.
Лікарняні каси Ізраїлю постійно і жорстко конкурують між собою, намагаючись залучити якомога більше клієнтів, адже від того залежить їхня фінансова стабільність. Втім нестачу коштів на забезпечення «кошика послуг» лікарняним касам відшкодовує Міністерство фінансів (за рахунок коштів державного бюджету). Пацієнти не повинні страждати — ні від конкуренції, ні від її відсутності.
Профілактика і лікування — хто претендує на лідерство?
В Ізраїлі існують державні, муніципальні, приватні лікарні, а також ті, що належать громадським організаціям. Всього в країні функціонує 259 лікарень, із них 48 — загального профілю, 25 — психіатричних, 184 — для лікування хронічних захворювань, 2 реабілітаційних шпиталі, 5 пологових будинків.
Види послуг, що надаються в цих лікарнях, а також перелік необхідного медичного обладнання в них також визначені законом. Для відкриття будь-якої лікарні необхідна ліцензія МОЗ (у такий спосіб відомство контролює їх діяльність).
Стаціонарна допомога надається в медичних установах, які укладають договори з ЛК. Фінансування лікарень здійснюється з кількох джерел — кошти державного страхування з ЛК та ті, що лікарні заробляють самостійно (надання медичних послуг, які не входять у «кошик», наукові розробки, випробування фармацевтичних препаратів). Розрахунок здійснюється на підставі тарифів на оплату медичної допомоги, які щокварталу переглядаються і затверджуються МОЗ.
Приміром, тариф на оплату візиту в центр невідкладної допомоги з 24.00 до 6.00, а також виклик лікаря, коли поліклініки та центри невідкладної допомоги зачинені, становить приблизно 260 грн. У випадках, коли пацієнт звертається до приймального відділення лікарні з 1.00 до 6.00 (з причини, які не обумовлені положеннями закону про страхування), він сплачує приблизно 600 грн. Якщо ж це відбувається з 6.00 до 1.00, сума оплати значно підвищується і становить приблизно 2500 грн. Екстрена госпіталізація у такому разі здійснюється за рішенням лікаря приймального відділення лікарні. Повністю звільняються від оплати за госпіталізацію пацієнти з переломами, гострими вивихами суглобів, ті, хто потребує негайного хірургічного втручання чи онкологічного лікування, лікування гемофілії, муковісцидозу, вагітні з переймами, хворі, яких доставила швидка допомога, немовлята до двох місяців із високою температурою, пацієнти, що потребують діалізу, постраждалі від насильства тощо.
Планова госпіталізація — лише за направленням лікуючого лікаря. Черги планових хворих до лікаря трапляються навіть там, де охорона здоров’я організована відмінно. Ізраїль — не виняток. Іноді пацієнтам доводиться довго чекати на певні діагностичні процедури, наприклад, на мамографію — до двох тижнів, на МРТ — до двох місяців.
Результатом успішної державної політики в галузі охорони здоров’я є низький показник кількості ліжок (2,1 на 1000 осіб) та ліжко-днів у стаціонарі (4,1), при цьому коефіцієнт зайнятості ліжка становить 93%. Вочевидь, там, де дбають про профілактику, потреба у стаціонарному лікуванні набагато менша.
Профілактична допомога в Ізраїлі покладена на систему громадської системи охорони здоров’я, бюджет якої становить 3% від загального медичного бюджету країни. Цим напрямком опікується 450 центрів здоров’я, які дбають про вакцинацію населення, ранню діагностику, контролюють стан здоров’я громадян на підвідомчій території. Фахівці центрів здійснюють нагляд за вагітними, новонародженими, відслідковують проведення планових щеплень, займаються санітарно-просвітницькою роботою.
Стимули — велика сила
Окрім обов’язкового державного страхування здоров’я в Ізраїлі існує додаткове медичне страхування, послугами якого користується приблизно 80% населення країни. ЛК залучають до нього різні категорії населення. Приміром, молодь вони приваблюють додатковими страховками на косметичні процедури, СПА-послуги, консультації психологів (якщо вони стосуються сімейних конфліктів, ЛК надають хороші знижки).
Додаткове страхування охоплює трансплантацію органів (як в Ізраїлі, так і в інших країнах), операції з відновлення зору, слуху тощо. Найпоширеніший «бонус» додаткового страхування — знижки на широкий перелік ліків, консультації у світил ізраїльської медицини без тривалої черги.
Хворий — центральна фігура лікувального процесу. Це підтверджує ще один важливий закон про права пацієнта, який поряд із законом про державне страхування здоров’я визначає правові рамки взаємодії пацієнта і галузі охорони здоров’я.
В Ізраїлі кожен хворий чітко знає свої права і вибудовує свої відносини з системою охорони здоров’я як рівноправний партнер у виробленні стратегії свого лікування. Тож якщо пацієнт не згоден із рішенням лікуючого лікаря, він звертається до незалежних експертів, які зроблять об’єктивні висновки щодо того, чи правильно вчинив лікар. Своєю чергою, лікарняна каса зобов’язана надати експертам необхідну для цього документацію.











