 Вагітність — свого роду екстремальний стан, який загострює перебіг хронічних захворювань у майбутньої матері. За сучасними статистичними даними, дуже малий відсоток вагітностей наразі перебігає без так званих екстрагенітальних патологій. Раніше більшість із них вважалися табу для продовження роду. Сьогодні лікарі вміло вправля-
Вагітність — свого роду екстремальний стан, який загострює перебіг хронічних захворювань у майбутньої матері. За сучасними статистичними даними, дуже малий відсоток вагітностей наразі перебігає без так званих екстрагенітальних патологій. Раніше більшість із них вважалися табу для продовження роду. Сьогодні лікарі вміло вправля-
ються навіть із найважчими супутніми захворюваннями у вагітних. Про досягнення і плани на майбутнє «ВЗ» запитала у Михайла Макаренка, головного лікаря єдиного
в Києві пологового будинку, що спеціалізується на екстрагенітальних патологіях.
ВЗ Коли саме було вирішено надавати допомогу хворим вагітним в окремому медичному закладі?
На даний час у Києві екстрагенітальною патологією у вагітних займаються два медичних заклади: Інститут педіатрії, акушерства і гінекології (ІПАГ) та наш пологовий будинок. Такі патології у вагітних входять у трійку лідерів серед усіх акушерських патологій у всьому світі. У кожному обласному центрі повинно бути спеціалізоване відділення, але на повну силу працюють лише ці два заклади, які я назвав. Інститут приймає вагітних з усієї України, ми — з міста Києва. А влітку, коли ІПАГ на «мийці», усіх приймає наш пологовий будинок. Жінок із регіонів із важкими патологіями, як правило, намагаються перевести до Києва. І річ не в тім, що на периферії гірші спеціалісти. Ні! Просто у столиці кількість різнопрофільних лікувальних закладів значно більша. Приміром, у нас поруч Інститут ім. М.Д.Стражеска, Інститути ім. М.М.Амосова та ім. О.О.Шалімова, ОХМАТДИТ тощо, тобто ми знаходимося у центрі так званого єдиного медичного простору і зв’язок з усіма закладами налагоджено. І немає значення, що одна лікарня належить МОЗ, інша — Академії наук, третя — місту. Поки чиновники вирішують усі ці проблеми, ми рятуємо життя.
ВЗ А що включає в себе термін «екстрагенітальна патологія»? І чи відрізняється його тлумачення в нашій країні від інших? — Це будь-яке захворювання внутрішніх органів при вагітності. Визначення ідентичне в усьому світі. Проблема екстрагенітальної патології значно впливає на результат вагітності. На жаль, ця проблема існувала, існує і не зникне, а тільки поглиблюватиметься: зараз важко знайти здорову вагітну, особливо в умовах мегаполісу. Менше зло — судинна дистонія, але з нею приходить кожна друга. В інших патології не настільки «лояльні»: цукровий діабет, захворювання легень, нирок…
— Це будь-яке захворювання внутрішніх органів при вагітності. Визначення ідентичне в усьому світі. Проблема екстрагенітальної патології значно впливає на результат вагітності. На жаль, ця проблема існувала, існує і не зникне, а тільки поглиблюватиметься: зараз важко знайти здорову вагітну, особливо в умовах мегаполісу. Менше зло — судинна дистонія, але з нею приходить кожна друга. В інших патології не настільки «лояльні»: цукровий діабет, захворювання легень, нирок…
Велику роль відіграє вік вагітної. Ви ж розумієте, що після 30-ти «букети» хвороб мають усі. Зараз у нас, як в усьому світі, утворилося «вікно». Раніше жінки починали вагітніти у 18, і їх кількість збільшувалася пропорційно. Тепер активність припадає на період із 17 до 20 років, потім — «віконце» аж до 30 років. Ми розуміємо, що зараз важливими аспектами стали кар’єрний ріст і фінансова стабільність. Але збільшився вік і тих, хто вагітніє вперше: навіть у 25 їх мало. І якщо 20 років тому пологи у 50 були дивиною, то зараз цим нікого не здивуєш. Зрозуміло, що ми маємо із чим працювати. Деякі патології неможливо прорахувати заздалегідь через те, що вони маніфестують як раз під час вагітності. Вона стає провокатором, і доводиться реагувати оперативно. Одна справа, коли вагітна — хронічно хвора, роками стоїть на обліку у лікаря по профілю свого захворювання і приймає ліки. І зовсім інша — коли жінка сама шокована проблемами зі здоров’ям, які виникли на фоні вагітності. А вирішувати всі ці проблеми мають тепер акушери-гінекологи. Лікарям інших спеціальностей важко поєднувати лікування матері із завданням повноцінного розвитку плода. Тут важлива чітка регламентація: як виношувати, коли і яким чином приймати пологи тощо. Для одних доцільнішим буде кесарів розтин, а для інших — навпаки — фізіологічні пологи.
У зв’язку з малорухливим способом життя зараз збільшилася кількість тромбозів. А при вагітності кров рухається ще повільніше. Ось вам передумови для того, щоб потім ці тромби «подорожували» організмом. А це надзвичайно небезпечно… У природі немає іншого такого стану, як вагітність. Людина має два кола кровообігу, а під час вагітності у жінки з’являється третє. Якщо серце «скомпроментовано», чи витримає воно додатковий об’єм, який потрібно прогнати ще й по третьому колу? Причому третє — найбільш вимогливе! Дитина візьме своє за будь-яких умов. Неважливо, як і чим харчується мати, скільки вона п’є тощо. Плід можна порівняти з паразитом — хоч не зовсім гуманно, але це так. Якщо у матері не вистачить кальцію — плід візьме його з кісток, так само й вітаміни…
 Дуже часто маніфестує під час вагітності й цукровий діабет. Іноді так потужно, що вагітним доводиться приймати інсулін. От вам цифри: у 2013 році на гестаційний діабет було обстежено 151 вагітну (у 2012 — 102), із них уперше виявлено 117 випадків (у 2012 — 102), із них інсулінозалежних 19 (у 2012 — 9). Розроджено 54 жінки (у 2012 — 69) із гестаційним діабетом. Це великі цифри для одного лікувального закладу.
Дуже часто маніфестує під час вагітності й цукровий діабет. Іноді так потужно, що вагітним доводиться приймати інсулін. От вам цифри: у 2013 році на гестаційний діабет було обстежено 151 вагітну (у 2012 — 102), із них уперше виявлено 117 випадків (у 2012 — 102), із них інсулінозалежних 19 (у 2012 — 9). Розроджено 54 жінки (у 2012 — 69) із гестаційним діабетом. Це великі цифри для одного лікувального закладу.
ВЗ А якщо розглянути загальну статистику по екстрагенітальній патології у вашому закладі?
— За минулий, 2013, рік у відділенні екстрагенітальної патології (ВЕГП) пройшли обстеження та лікування 2068 вагітних. Із них народили 1549, що складає 74,9% від загальної кількості вагітних. 37% (у 2012 — 43%) вагітних і породіль, які пройшли через ВЕГП, мали вкрай високий ступінь пренатального ризику, з них 12 — інваліди І та ІІ груп.
Але крім екстрагенітальної патології існують акушерські ускладнення: ніхто ще не вирішив повністю питання акушерських кровотеч. І таких проблем достатньо. Щоб працювати з вагітними з екстрагенітальною патологією, не достатньо бути просто акушером, потрібно мати досвід лікування внутрішніх хвороб. Тому й ІПАГ, й наш пологовий будинок мають бути медичними закладами третього рівня — тобто тими, що надають високоспеціалізовану медичну допомогу. Ще два медичних заклади відносять до цього рівня: перинатальний центр, який діє на базі пологового будинку №7 та спеціалізується на передчасних пологах, і пологовий будинок №4, з інфекційною специфікою. Всі ці три пологові будинки за Програмою «Безпечне материнство» мали стати перинатальними центрами. На жаль, через причини, які від нас не залежали, процес зупинився на пологовому будинку №7. Цей перинатальний центр функціонує, але не на повну силу, адже поки немає змоги сконцентрувати тут усі передчасні пологи. Планувалося, що всі діти, які пройшли акушерський етап, будуть виходжуватися саме в цьому пологовому будинку аж до виписки додому. На даний момент це не завжди так… Щодо нашого пологового будинку, гадаю, що ми таки здійснимо свої плани й отримаємо статус перинатального центру. На державу надії мало, тому ми працюємо з інвестиційними проектами.
ВЗ Чи можна порівняти ваші результати з іншими країнами? — Без зайвої скромності можу сказати: результати ми маємо не гірші, ніж у розвинених країнах. Це стосується цукрового діабету, метаболічного синдрому, судинних патологій, порушень згортання крові. Є досягнення, які нам не соромно продемонструвати колегам на заході. Так, ми маємо проблеми з фінансуванням, та іноді, через брак коштів, не можемо реалізувати наші задуми. Проте ми рухаємося вперед і знаходимо альтернативні джерела фінансування.
— Без зайвої скромності можу сказати: результати ми маємо не гірші, ніж у розвинених країнах. Це стосується цукрового діабету, метаболічного синдрому, судинних патологій, порушень згортання крові. Є досягнення, які нам не соромно продемонструвати колегам на заході. Так, ми маємо проблеми з фінансуванням, та іноді, через брак коштів, не можемо реалізувати наші задуми. Проте ми рухаємося вперед і знаходимо альтернативні джерела фінансування.
ВЗ Які інновації вже вдалося реалізувати на базі вашого пологового будинку?
— Перша з них — організаційного характеру. Зараз у Солом’янському районі триває експеримент. Суть його у наступному: ми об’єднали навколо себе жіночі консультації району — всі чотири консультації стали філіями пологового будинку №5. Територіально вони залишилися на тих самих місцях, але співробітники цих закладів працюють і в пологовому будинку. А всі співробітники нашого закладу відпрацьовують також і в консультації. Це все спеціалісти одного рівня підготовки: одні й ті самі лікарі ведуть вагітність, приймають пологи і чергують у стаціонарі — ланцюг не переривається. А гінекологічні хворі тепер потрапляють до лікарів, які займаються гінекологічною практикою, оперують і реабілітують гінекологічних хворих тут, у нашому пологовому будинку. Тобто ми зробили ставку на ротацію…
Чого ми таким чином досягли? По-перше, маємо набагато кращі результати і по захворюваності, і по смертності, і по виношуванню вагітностей, по виявленню злоякісних захворювань тощо. По-друге, лікар постійно знаходиться в процесі навчання — це підвищення кваліфікації, якої одними курсами досягти неможливо. Це знання, які потрібно реалізовувати на практиці, інакше вони швидко «вивітрюються». Адже лікарям, які працюють в амбулаторії, важко крокувати в ногу з практиками.
Інша проблема з розділу фантастики — реабілітація. Її немає взагалі. Якщо про реабілітацію після уражень мозку дещо знають і щось роблять, то про відновлення після гінекологічних хвороб або пологів взагалі не йдеться. А жінка навіть після фізіологічних пологів має відновити свій фізичний і психологічний стан. Якщо ж мова йде про розрізи, великий плід чи ускладнення пологів — реабілітація має бути обов’язковою. Звичайно, на фоні проблем з інсуліном для діабетиків чи діалізом для хворих на ниркову недостатність, проблема, скажімо, відновлення інтимного життя — мізерна. Але в рамках однієї конкретної родини це може також стати катастрофою. Враховуючи все це, ми створили ціле реабілітаційне відділення — унікальне для пологового будинку. Там є все необхідне: ванни, масаж, лімфодренаж, киснева терапія, спортивна зала тощо.
Окрім того, потрібно пам’ятати, що реабілітації потребує і народжена дитина. Коли маля з’являється на світ раніше визначеного терміну, ми маємо справу з проблемами центральної нервової системи, слуху, зору, серця. Як не крути: Всевишнім задумано 9 місяців на розвиток плода, за 7 — не вийде! Ми отримуємо 7-місячну дитину із внутрішньоутробними процесами, які мають тривати далі. Така дитина повинна бути реабілітована.
 А де має знаходитися дитина, народжена раніше терміну? Так, там, де й народилася, — у пологовому будинку. Отже там мають бути нейрохірург, кардіохірург, невролог, отоларинголог, окуліст, гастроентеролог тощо. Адже чим раніше розпочати реабілітацію — тим кращий результат. А яка реабілітація без водних процедур? Цього поки в нашій країні немає. Ми над таким проектом працюємо і впевнені, що незабаром втілимо його в життя. Тепер, коли ми перейшли до інвестиційного проекту, маємо запропонувати певну кількість потрібних інновацій, інакше інвесторам просто не цікаво буде вкладати кошти. І ми чітко знаємо, чого бракує зараз, маємо плани і слідуємо їм. Потрібно розуміти: якщо не буде акушерства — не буде нічого. Слід розставляти пріоритети.
А де має знаходитися дитина, народжена раніше терміну? Так, там, де й народилася, — у пологовому будинку. Отже там мають бути нейрохірург, кардіохірург, невролог, отоларинголог, окуліст, гастроентеролог тощо. Адже чим раніше розпочати реабілітацію — тим кращий результат. А яка реабілітація без водних процедур? Цього поки в нашій країні немає. Ми над таким проектом працюємо і впевнені, що незабаром втілимо його в життя. Тепер, коли ми перейшли до інвестиційного проекту, маємо запропонувати певну кількість потрібних інновацій, інакше інвесторам просто не цікаво буде вкладати кошти. І ми чітко знаємо, чого бракує зараз, маємо плани і слідуємо їм. Потрібно розуміти: якщо не буде акушерства — не буде нічого. Слід розставляти пріоритети.
Ще один напрямок, яким ми займаємося досить активно, — еферентна терапія. Це плазмаферез, плазмасорбція, цитоферез тощо. Одна з проблем, із якою щодня маємо справу, — імунологічна. Ніхто не відміняв той самий резус-конфлікт чи рідкісні групи крові. І проблема не в тому, що резус-негативна мама виношує позитивний плід. Частіше проблема в тому, що був цілий період, коли з багатьох причин не прищеплювали антирезусний гамаглобулін. Відповідно, друга й наступні вагітності проходили з серйозними проблемами. Наприклад, сьогодні ми ведемо вагітну з Коломиї з титром 1:4000. У жінки немає дітей і цю вагітність вона бажає зберегти. На жаль, із проблемою доводиться боротися зараз — під час вагітності. На щастя, в нас уже є методи еферентної терапії. Те саме стосується і серйозних системних захворювань чи захворювань нервової системи. Кілька років тому про вагітність, скажімо, на фоні розсіяного склерозу чи міастенії не могло бути й мови. Сьогодні ми вирішуємо ці проблеми. У цьому ж відділенні є штучна нирка. Саме ці технології рятують життя і матері, і дитині.
Наше безпосереднє завдання — рятуючи матір, не нашкодити дитині. Іноді бувають стани, які виснажують вагітну. Тоді майбутня мати може наполягати на екстрених пологах, і акушеру її практично нереально вмовити. Тоді приходить педіатр, буквально бере її за руку, веде у дитяче відділення й показує дітей, що народилися раніше терміну… Це не залякування. Після таких «показів» жінка, як правило, змінює думку, адже бачить реальний стан речей і ті проблеми, з якими їй доведеться стикнутися.
ВЗ Як щодо присутності чоловіка або доули під час пологів?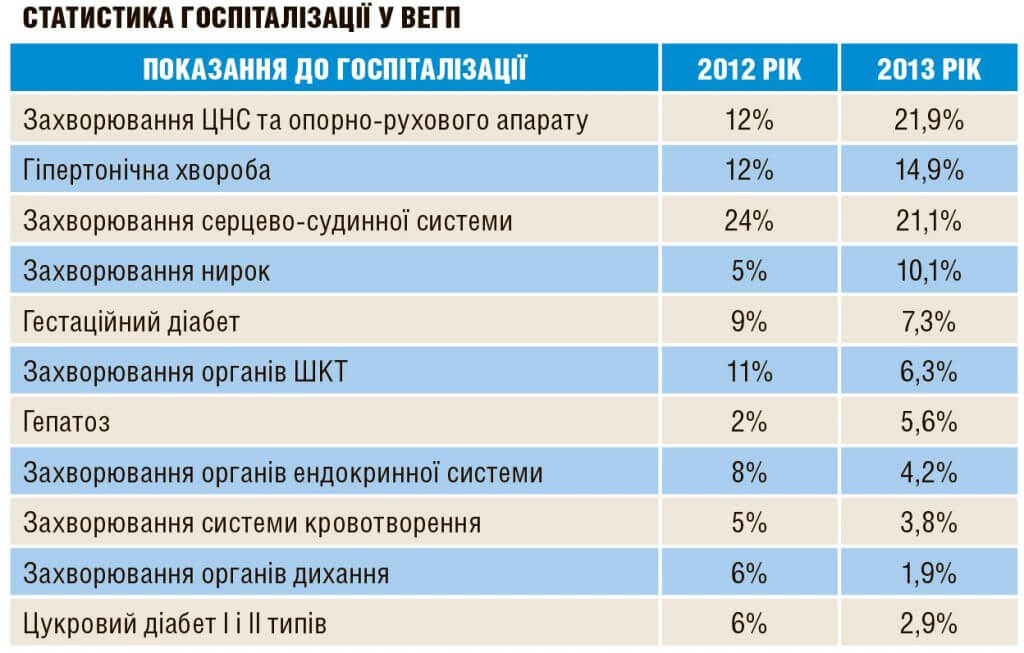 — Зараз майже всі пологи парні. Але коли я бачу батька, який під час пологів читає газетку, то не розумію, навіщо він прийшов. І завжди запитую про це у пар, які мають народжувати в мене. У процесі пологів кожна дійова особа має розуміти свої роль і місце. Батько, бабуся, подруга чи доула мусять підтримувати психологічний стан роділлі. І справа не в особистості, це просто має бути довірена особа жінки. У штаті нашого пологового будинку є два психологи, яких вагітні часто запрошують на пологи. Всі 11 наших пологових залів індивідуальні, тому байдуже, хто прийде підтримувати жінку. Але попередньо ми проводимо бесіду з партнером і пояснюємо, що жодного впливу на роботу медичного персоналу — вказувати, коли нам робити анестезію чи кесарів розтин тощо, — чинити не потрібно, лише психологічна підтримка. Вся команда має працювати на одну мету: комфортні пологи і здорові породілля та дитина.
— Зараз майже всі пологи парні. Але коли я бачу батька, який під час пологів читає газетку, то не розумію, навіщо він прийшов. І завжди запитую про це у пар, які мають народжувати в мене. У процесі пологів кожна дійова особа має розуміти свої роль і місце. Батько, бабуся, подруга чи доула мусять підтримувати психологічний стан роділлі. І справа не в особистості, це просто має бути довірена особа жінки. У штаті нашого пологового будинку є два психологи, яких вагітні часто запрошують на пологи. Всі 11 наших пологових залів індивідуальні, тому байдуже, хто прийде підтримувати жінку. Але попередньо ми проводимо бесіду з партнером і пояснюємо, що жодного впливу на роботу медичного персоналу — вказувати, коли нам робити анестезію чи кесарів розтин тощо, — чинити не потрібно, лише психологічна підтримка. Вся команда має працювати на одну мету: комфортні пологи і здорові породілля та дитина.
Розмову вела Тетяна ПРИХОДЬКО, «ВЗ»












