Переломи кісток є однією з найчастіших травм опорно-рухового апарату. І хоча їх лікування значно покращилося в останні десятиліття, 5-10% переломів у світі мають сповільнену консолідацію або незрощення, що призводить до тривалої непрацездатності. Одним з основних неінвазивних методів стимуляції репарації кісткової тканини, які використовуються в ортопедо-травматологічній практиці, є малоінтенсивні пульсові ультразвукові хвилі та пульсове електромагнітне поле. Про його переваги розповідає хірург, ортопед-травматолог, реабілітолог, ординатор травматологічного відділення Броварської центральної районної лікарні Василь ШМАГОЙ.
Переломи кісток є однією з найчастіших травм опорно-рухового апарату. І хоча їх лікування значно покращилося в останні десятиліття, 5-10% переломів у світі мають сповільнену консолідацію або незрощення, що призводить до тривалої непрацездатності. Одним з основних неінвазивних методів стимуляції репарації кісткової тканини, які використовуються в ортопедо-травматологічній практиці, є малоінтенсивні пульсові ультразвукові хвилі та пульсове електромагнітне поле. Про його переваги розповідає хірург, ортопед-травматолог, реабілітолог, ординатор травматологічного відділення Броварської центральної районної лікарні Василь ШМАГОЙ.
ВЗ Від чого залежить результат зрощення переломів?
— Від цілого ряду факторів: тяжкості травми, якості репозиції та способу фіксації перелому, а також від супутніх захворювань. Поліпшення загоєння перелому досягається, якщо не порушується процес природного зцілення. Але в 10% всіх переломів і в 50% відкритих переломів великогомілкової кістки з багатьох причин цей процес дає збій і призводить до незрощення. У 52-78% випадків діафізарного перелому кісток гомілок виконується остеосинтез, результати якого виявляються незадовільними у 2,7-13,8% випадків. У лікуванні таких ускладнень, як сповільнена консолідація та псевдоартрози кісток, жоден із методів остеосинтезу і кісткової пластики не дає позитивного результату. Фіксація перелому змінює кровообіг у місці травмування — компресуючі пластини з великою площею контакту з кісткою можуть порушувати періостальне і кортикальне кровопостачання так само, як і гіпс, бандажі, зовнішня та внутрішня фіксації.
 ВЗ Яким же чином можна допомогти таким пацієнтам?
ВЗ Яким же чином можна допомогти таким пацієнтам?
— Можливі рішення даної проблеми були представлені німецькими дослідниками на 13-му конгресі Європейської федерації національних асоціацій ортопедів і травматологів (EFORT, Берлін, 24 травня 2012 р.). Важливість комплексного підходу при лікуванні порушень репаративного остеогенезу відзначено в «діамантовій концепції», яка наполягає на корегуванні біомеханічних порушень та порушень васкуляризації, на нормалізації гомеостазу, заповненні кісткового об’єму, нормалізації клітинної активності та факторів росту. Виходячи з багатофакторності причин розладів зрощення, слід зазначити: їх лікування повинно базуватися на диференційному та індивідуальному підході, який дозволить компенсувати саме ті порушення гомеостазу, які призвели у конкретного хворого до сповільнення консолідації уламків. Основним з неінвазивних методів стимуляції репарації кісткової тканини є малоінтенсивні пульсові ультразвукові хвилі й пульсове електромагнітне поле.
Всесвітні клінічні дослідження LIPUS при лікуванні незрощень в односторонньо контрольованому дослідженні продемонстрували швидкість одужання 88% із середнім часом зрощення 4,5 місяці у випадку незрощень і середнім строком спостережень за переломом 23 місяці. Ця терапія безпечна і неінвазивна, а її ефективність обумовлена покращенням мікроциркуляції, активізацією тканинних ферментів, підвищенням проникності кліткових мембран, неоангіогенезом у новоутвореній кістковій мозолі.
ВЗ Ви проводили власні дослідження?
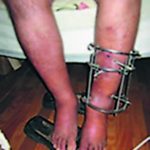
— Так, протягом 2011-2013 років під нашим наглядом було 23 пацієнта з діагнозом сповільненої консолідації переломів кісток гомілок: 16 чоловіків та 7 жінок віком від 22 до 67 років. Із них 17 пацієнтів після оперативного лікування з наявністю металофіксаторів (11 — із накістковими металофіксаторами, 1 — з інтрамедулярним блокованим стрижнем і 5 — із апаратами зовнішньої фіксації). У процесі амбулаторної реабілітації після проходження двох середніх строків зрощення великогомілкової кістки (6-8 місяців) хворим було встановлено діагноз сповільненої консолідації. Враховуючи наявність стабільної металофіксації в комплексному лікуванні з метою неінвазивної стимуляції репаративної активності використовували ударно-хвильову терапію радіальними акустичними хвилями. Процедури проводили на швейцарському апараті Shtorc-medical MP-200 сеансами раз на тиждень протягом 1,5 місяця. Контрольні рентгенограми робили за графіком через 2 і 4 місяці від початку терапії. У динаміці також робили УЗД-обстеження, простежуючи швидкість проростання судин у новоутворений кістковий регенерат. Динамічне спостереження пацієнтів проводилось через 1 рік. Результати лікування оцінювали клінічно та рентгенологічно, враховуючи клінічну та рентгенологічну картину зрощення перелому, а також суб’єктивні відчуття хворого, відновлення працездатності та наявність обмежень рухів у суміжних суглобах і вкорочень.
ВЗ Про що свідчили результати?
— У всіх випадках було досягнуто зрощення переломів без додаткового оперативного втручання. Після досягнення рентгенологічної картини повного зрощення пацієнтам із зовнішніми позавогнищевими фіксаторами було проведено їх демонтаж, а хворим із накістковим остеосинтезом рекомендовано планове видалення металофіксаторів. Сімнадцять пацієнтів продемонстрували дуже гарні результати лікування, а шість мали незначні обмеження об’єму рухів у суміжних суглобах. На основі даного клінічного досвіду ми вважаємо можливим рекомендувати використання УХТ для стимуляції остеогенезу в випадках сповільненого зрощення переломів кісток гомілки після металоостеосинтезу як елемент комплексного консервативного лікування. Безумовно, необхідно розглядати даний метод фізіотерапевтичного лікування як один із методів стимуляції неоангіогенезу в новоутвореній кістковій мозолі та підходити до лікування порушення репаративного остеогенезу комплексно й індивідуально.
ВЗ У чому суть методу?
— Метод ударно-хвильової терапії дозволяє лікарю цілеспрямовано здійснювати лікування хвороби без оперативного втручання, запобігаючи таким чином травмуванню шкіри і м’яких тканин. Лікування базується на використанні механічного впливу хвильового характеру з тиском на виході 40-50 атмосфер при лікуванні гострої та хронічної патології кістково-м’язової системи. Максимальне поглинання акустичної хвилі відбувається на межі двох середовищ (сухожилля—кістка, фасція—м’яз), що обумовлює найбільший терапевтичний ефект. Потужність впливу залежить від різниці щільності тканин та індексу їх опору. Тобто чим сильніший опір, тим вираженіший лікувальний вплив. Методика проведення сеансу ударно-хвильової терапії досить проста. Маніпулятор або електрод розташовується перпендикулярно до шкірних покривів відповідної зони. Для лікування незрощень використовують ударно-хвильові імпульси тільки середньої та малої інтенсивності. На фізіологічному рівні звукові хвилі низької та середньої інтенсивності збільшують місцевий кровообіг у патологічному вогнищі, прискорюють процеси регенерації і розпад медіаторів запалення. Змінюється проникність мембрани клітини — стимулюючи метаболізм із виведенням остаточних продуктів, активізує макрофаги, що спричиняє протизапальний ефект. Процедури ударно-хвильової терапії зазвичай виконують один раз на тиждень. На курс лікування в середньому призначають 5-10 процедур.
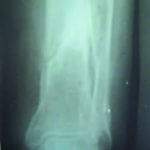
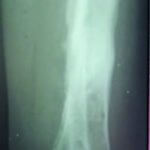
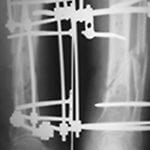
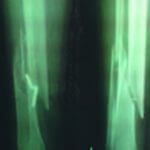
Для прикладу наведемо рентгенологічні дані пацієнта (55 років) із відкритим 2-ступеневим уламковим переломом обох кісток лівої гомілки, у котрого в періоді лікування діагностовано уповільнення консолідації. На рентгені видно стан після первинного зовнішнього позавогнищевого остеосинтезу і реостеосинтез у динаміці. Пацієнт пройшов два курси УХТ, в результаті проведеного лікування — консолідація перелому.
ВЗ Чи має даний метод лікування якісь особливості?
— Застосування УХТ слід починати протягом 6 місяців після останньої маніпуляції — його можна вважати лікуванням вибору для випадків післяопераційної затримки зрощення або незрощень. Ультразвукове лікування незрощень або уповільненої консолідації залежить від специфічних передумов. По-перше, перелом або незрощення має бути механічно стабільним, а, по-друге, життєздатним. Тому показання до пульсаційної ультразвукової терапії також будуть вельми обмеженими. Є і протипоказання до застосування: злоякісна пухлина, захворювання крові, патології венозної системи (тромбофлебіт), кровотечі або гострий запальний процес у зоні впливу.
Тетяна ПРИХОДЬКО, «ВЗ»