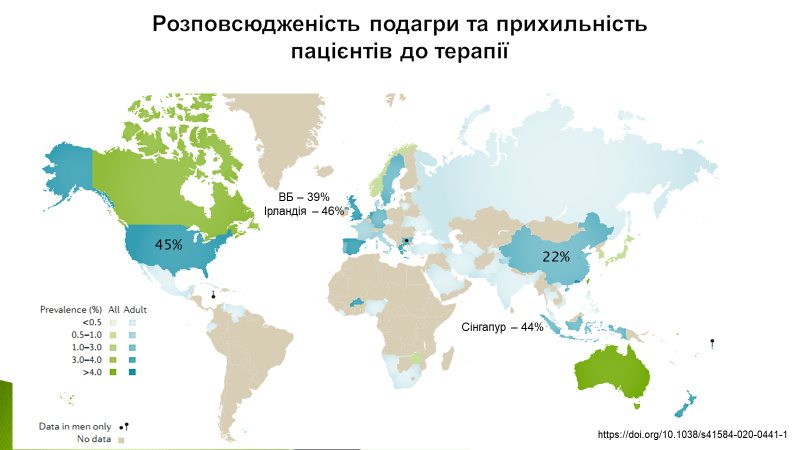
Подагра – це найпоширеніший запальний артрит, який виникає через утворення і осадження кристалів моноурату натрію в і навколо суглобів при стійкому підвищенні рівня сечової кислоти у сироватці крові. Міжнародні дані щодо поширеності на подагру дуже різняться і складають від <1% до 6,8% населення. Подагра більш поширена у чоловіків, ніж у жінок та в деяких етнічних групах і зростає з віком. Попри зростання поширеності та захворюваності, лікування подагри у багатьох країнах світу залишається субоптимальним. Як правило, лише половині пацієнтів із подаграю призначається уратзнижуюча терапія, яка є єдиним лікувальним методом, і менше половини з них дотримуються рекомендацій і тривало приймають препарати після завершення гострого нападу артриту.

 «Для вчасного виявлення хвороби пацієнтові, який звернувся по медичну допомогу з гострим болем у суглобі, потрібен лише один аналіз для уточнення. Це так просто, але на жаль, на практиці все інакше, – говорить лікарка-ревматолог вищої категорії, кандидат медичних наук, старший науковий співробітник відділу некоронарних хвороб серця та ревматології ДУ ННЦ “Інститут кардіології імені академіка М.Д. Стражеска” НАМНУ Олена Гарміш.
«Для вчасного виявлення хвороби пацієнтові, який звернувся по медичну допомогу з гострим болем у суглобі, потрібен лише один аналіз для уточнення. Це так просто, але на жаль, на практиці все інакше, – говорить лікарка-ревматолог вищої категорії, кандидат медичних наук, старший науковий співробітник відділу некоронарних хвороб серця та ревматології ДУ ННЦ “Інститут кардіології імені академіка М.Д. Стражеска” НАМНУ Олена Гарміш.
ВЗ Чому виникають складності з діагностикою подагри?
– Через низьку поінформованість, а отже і настороженість пацієнтів і лікарів не ревматологічної спеціальності. З першим нападом артриту, як правило, звертаються по допомогу не до ревматолога, а до травматолога, де отримують миттєву допомогу у вигляді нестероїдних протизапальних препаратів або внутрішньосуглобової ін’єкції глюкокортикоїдів. Однак додаткового обстеження, як правило, не виконується, тож подагра до певної пори так і лишається не виявленою.
На сьогодні 40% пацієнтів мають нетипову локалізацію артриту, що ще більше ускладнює діагностику, адже всі знають: подагра – це напад артриту виключно першого плюснефалангового суглобу.
ВЗ З чого складається сучасний діагностичний алгоритм подагри?
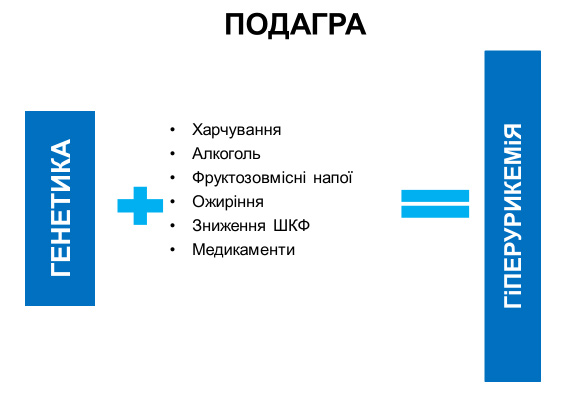
– Спочатку беруться до уваги клінічні прояви – типовий напад артриту будь-якої локалізації. Другий крок – необхідно визначити рівень сечової кислоти в крові. Коли він > 420 мкмоль/л, то можна говорити про гіперурикемію, яка спричиняє випадіння кристалів моноурата натрію у порожнину і навколо суглобів, найчастіше викликаючи формування хронічного артриту.
Аналіз бажано робити через чотири тижні після першого нападу, адже в гострому періоді цей показник буде у нормі або навіть нижче, бо всі кристали у той момент знаходяться в порожнині суглоба.
Якщо лікар виявляє гіперурикемію, то мусить активно шукати відкладення її кристалів в суглобах: вони присутні у 75% пацієнтів з подагрою навіть в тих суглобах, які ніколи не боліли.
Візуалізацію кристалів сечової кислоти в тканинах можна виконати за допомогою ультразвукового дослідження суглобів або подвійної енергетичної комп’ютерної томографії (DUAL ENERGY CT). Завдяки рентгенографії визначаються характерні для подагри ерозії, хоча ці ознаки з’являються через 7-10 років з початку захворювання.
ВЗ Як виглядає типовий напад?
– По-перше, це гострий біль, що досягає свого піку протягом 24 годин та може супроводжуватися почервоніння суглобу. За рахунок болю значно погіршується функція суглобу: пацієнт кульгає, іноді стає на милиці або взагалі не може пересуватися. Тобто вся суть у вираженості больового синдрому, адже такого гострого нападу моноартриту не буває при інших запальних хворобах суглобів (ревматоїдному артриті або хворобі Бехтерєва).
При першому-другому епізодах подагри напад минає самостійно, але між ними може пройти до п’яти років, протягом яких людина мала б отримувати адекватне лікування. Саме у цей період між нападами, коли сечова кислота зберігає високий рівень, стрілки біологічного годинника пацієнта починають рух у зворотному напрямку, скорочуючи його вік через підвищення ризику серцево-судинної смертності. На останньому Європейському Конгресі кардіологів/ревматологів були представлені дані ультразвукової ідентифікації кристалів сечової кислоти в ендотелії судин, що може провокувати гострий коронарний синдром.
ВЗ З чим потрібно диференціювати подагру?
– Якщо йдеться про перший напад, диференціювати необхідно з пірофосфатною артропатією, септичним артритом, травмою, остеоартрозом. Коли ми говоримо про хронічний подагричний артрит, то варто зауважити: у деяких випадках подагра може імітувати ревматоїдний артрит.
Окрім того, сечова кислота іноді відкладається у хребті, імітуючи остеохондроз та запальні захворювання, в рогівці ока, гортані, аорті. Зрештою, подагра може виступати у якості супутнього захворювання – сечокам’яної хвороби, коли у нирках утворюються уратні камені. Навіть якщо обходиться й без них, то відбувається дифузна інфільтрація нирок уратами – насичення ниркової тканини кристалами, що знижує їх функцію і призводить до ниркової недостатності. А тому для таких пацієнтів визначення функції нирок є обов’язковим.
ВЗ Чому не в всіх пацієнтів з підвищеним рівнем сечової кислоти у сироватці крові розвивається подагра? Хто входить до груп ризику?
– Сьогодні виділено 183 гени, які кодують той чи інший прояв гіперурикемії. Спектр дуже широкий: артрит, сечокам’яна хвороба, серцево-судинне захворювання і смерть від нього, метаболічний синдром, цукровий діабет тощо. Передбачити розвиток саме подагричного артриту спроможний тільки генетичний аналіз. Тож і сформувати групу ризику доволі складно – до неї мали б увійти пацієнти з підвищеним рівнем сечової кислоти, натомість тільки у 20% розвинеться подагра. Навіть реабсорбція сечової кислоти у нирках також кодується відповідними генами – наразі їх виділено 4 типи. Саме від їх активності залежить, чи підвищуватиметься рівень сечової кислоти у разі вікового зниження функції нирок.
Раніше вважалося, що ця патологія уражає багатих нероб, які їдять багато м’яса та мало рухаються. Звідти і назви – «хвороба аристократів», «хвороба королів» і таке інше. Нині вчені спростували цю теорію: дієта і спосіб життя дійсно мають значення, але справлять набагато менший вплив, аніж інші фактори.
Отже, подагра – це генетично детерміноване захворювання і з віком воно стає більш тяжким, адже функція нирок знижується, і сечова кислота гірше виводиться з організму. У людей, старших за 70 років, її розповсюдженість може сягати 11%. Хоча у такому випадку йдеться вже про «вторинну» подагру. Вона відрізняється від первинної генетично детермінованої.
ВЗ Хто має займається лікуванням пацієнтів з подагрою і які кінцеві точки терапії?
– Гіперурикемія – хвороба обміну і включена до МКХ 10 як ендокринне захворювання, що поєднується з порушенням толерантності до вуглеводів (ЦД2), гіпертензією, ішемічною хворобою серця тощо. Іншими словами, є частиною метаболічного синдрому, тому спеціалістом першого контакту може виступати сімейний лікар. Якщо він буде достатньо поінформованим щодо цієї патології, то 80% пацієнтів отримають успішне лікування і кращий прогноз.
Відповідно до рекомендацій 2020 року, уратзнижуюча терапія пацієнтам із подагрою призначається у випадку, коли:
- спостерігаються часті напади артриту (більше 2-х на рік);
- наявні тофуси (скупчення кристалів сечової кислоти, обмежені сполучною тканиною);
- діагностована сечокам’яна хвороба.
Препаратом першої лінії є алопуринол, у разі його неефективності рекомендовано заміну на фебуксостат.
Замінюють один препарат іншим відповідно до цільового рівня сечової кислоти. Аби зменшити напади артриту та запобігти ускладненням, необхідно орієнтуватися на рівень < 356 мкмоль/л. Для уратзнижуючої терапії існують певні правила: стартувати слід з найменшої дози і підвищувати її повільно. Отже, якщо протягом року не спостерігаємо жодного загострення і досягли цільового рівня сечової кислоти, то можемо пробувати скасовувати терапію – у більшості пацієнтів з рівнем сечової кислоти < 416 мкмоль/л наступає п’ятирічна (інколи і довша) ремісія. Але ставитися до цього, на мою думку, потрібно критично, адже раніше йшлося про довічну терапію з поступовим зниженням дози препарату до тієї, яка зможе контролювати необхідний рівень сечової кислоти.
Чому потрібно починати лікувати гіперурикемію рано?
Гіперурикемія без лікування протягом 15 років призводить до розвитку хронічного подагричного артриту у 3 з 4 пацієнтів з формуванням деструктивного поліартриту, хронічного синовіту з низьким ступенем запальної активності, кісткових ерозій і тофусів.
Тетяна Стасенко, «ВЗ»











