Поскольку медицина Израиля считается одной из лучших в мире, изучение опыта ее деятельности является крайне важным и поучительным для модернизации системы здравоохранения Украины. Корни современной израильской медицины — в Европе, ведь она сформирована, прежде всего, репатриантами из Германии, где до прихода к власти национал-социалистов 60% врачей были евреями. Хотя сейчас подходы к организации здравоохранения в Израиле отличаются от западноевропейских. Современная медицина Израиля базируется на американской школе доказательной медицины и открыта для инноваций. Однако при этом она имеет свой неповторимый стиль, опережая передовые страны мира во многих направлениях.

 Марина Шевченко, завідувачка відділу економічних досліджень охорони здоров’я та медичного страхування ДУ «Український інститут стратегічних досліджень МОЗ України», кандидат медичних наук
Марина Шевченко, завідувачка відділу економічних досліджень охорони здоров’я та медичного страхування ДУ «Український інститут стратегічних досліджень МОЗ України», кандидат медичних наукИзраиль лидирует в области разработки новых лекарственных средств, имеет высокоразвитую фармакологическую индустрию. Ученые страны осуществили немало открытий, которые коренным образом изменили современную медицину: разработали ряд методик ранней диагностики онкологических патологий, осуществили исследование внеполовой рекомбинации генов, разработали оборудование для кардиоэлектротерапии, достигли успехов в изучении стволовых клеток, наработали методы лечения СПИДа, травматического шока, туберкулезного менингита, рассеянного склероза и других тяжелых заболеваний. Израиль является признанным производителем различного сверхсовременного медицинского оборудования. А еще он может похвастаться чрезвычайно эффективной организацией системы здравоохранения.
В 2012 году Организация экономического сотрудничества и развития (OECD) признала, что Израиль создал успешную систему здравоохранения среди стран OECD за последние 15 лет. Не последнюю роль в этом сыграло государственное медицинское страхование.
Главный закон
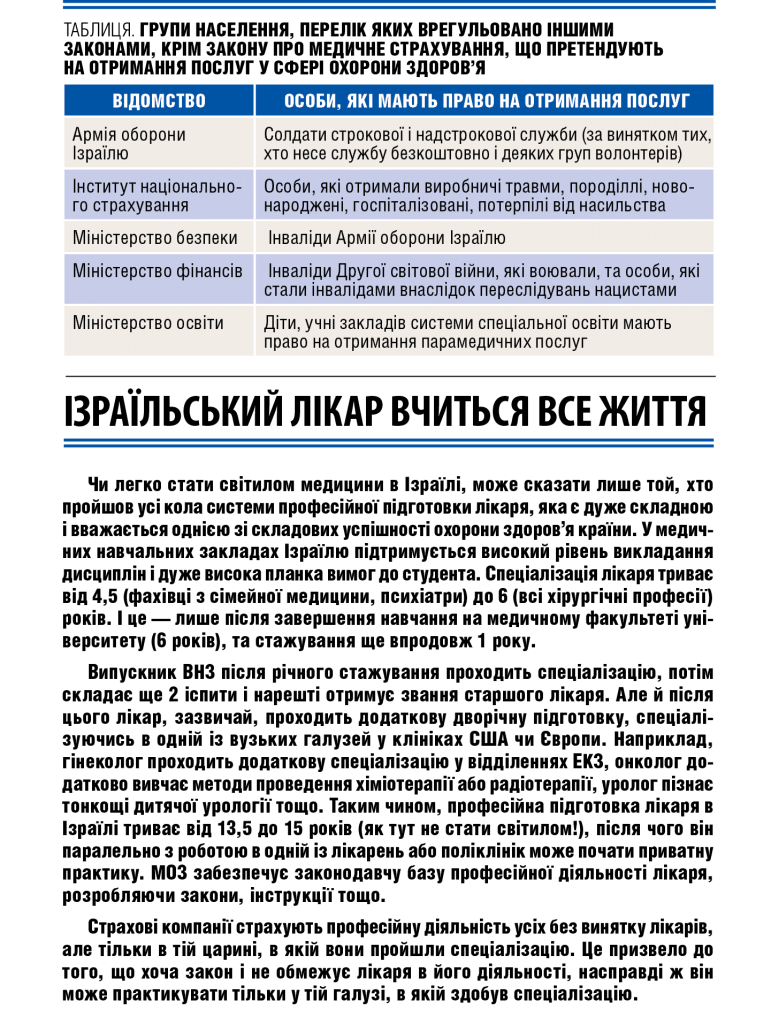
Основным документом, который регулирует деятельность израильской системы медицинского обслуживания, есть закон о государственном страховании здоровья, который предусматривает:
- страхование здоровья является обязательным;
- государственная система медицинского страхования гарантирует оказание медицинской помощи всем жителям страны, независимо от возраста, пола, уровня доходов и т.п.;
- комплекс медицинских услуг, предоставляемых в рамках страхования здоровья, также единый для всех;
- ответственность за покрытие расходов на медицинское обслуживание берет на себя Правительство страны;
- ответственность за медицинское обслуживание всех жителей страны возлагается на больничные кассы (БК), контроль над которыми также осуществляет государство;
- каждый гражданин имеет право выбора БК и они никому не могут отказать в реализации такого права;
- налог на здравоохранение удерживает Институт национального страхования, размер такого налога зависит от дохода граждан.
Этот закон вступил в силу в 1995 году, с тех пор все население Израиля получает одинаковый пакет необходимых медицинских услуг, начиная от лабораторных анализов и заканчивая госпитализацией, сложными оперативными вмешательствами и реабилитационными мероприятиями.
Волшебная корзина
После того, как закон о государственном страховании здоровья вступил в силу, в государственном бюджете страны были предусмотрены дополнительные средства на новые услуги в страховой «корзине», утвержденной этим же законом. Однако это вовсе не означает, что «корзина» не может быть увеличена — это делает специальная комиссия при Минздраве. Одновременно клиенты БК могут за отдельную плату приобрести дополнительные медицинские услуги, не попавшие в нее. В дополнение к «корзине медицинских услуг» существует и «корзина лекарств», которую субсидирует государство для каждого жителя Израиля. Она — единая для всех больничных касс, и изменить ее могут только министерства здравоохранения и финансов.
Что в «корзине»? Диагностика и амбулаторное лечение у терапевта, педиатра и врача-специалиста; лабораторные исследования (если их невозможно провести в лаборатории БК, пациент получает направление в другую лабораторию, вместе с обязательством БК оплатить анализ); радиология (радиотерапия злокачественных опухолей, томография, маммография, компьютерная томография и т.п.); вызов врача на дом (только если больной не может прибыть на прием самостоятельно, а не из соображений удобства. Эти услуги частично оплачивает пациент); госпитализация рожениц и тяжелых хронических больных; приобретение лекарств по значительным скидкам (согласно рецепту); экстренная медицинская помощь; профилактика заболеваний (из-за профилактических осмотров — некоторые из них бесплатные, за некоторые пациент платит частично); прививки новорожденным, дошкольникам, школьникам (взрослые пациенты платят за это частично или полностью. Лишь если болезнь угрожает жизни застрахованного и с помощью прививки ее можно предотвратить, БК оплачивает вакцинацию); диетология и реабилитация.
Члены всех БК имеют право на госпитализацию за счет кассы во всех больницах страны (если имеют направление лечащего врача или в экстренных случаях). Особую заботу БК проявляют к детям и беременным (оплачивают всю необходимую медицинскую помощь в течение беременности). Кроме стандартного перечня диагностических процедур будущим мамам проводят генетические исследования. Пребывание в больнице в связи с родами оплачивает Институт национального страхования. При некоторых больницах организовываются курсы подготовки к родам.
В рамках обязательного медицинского страхования лечат от бесплодия, проводят искусственное оплодотворение (бездетным парам, супругам, которые имеют одного ребенка, незамужним женщинам). Аборты проводятся только с разрешения специальной комиссии, в которую входят медработники и представители социальных служб. В то время как стоматологические услуги в Израиле платные, с июля 2011 года всем детям до 10 лет они предоставляются бесплатно.
От каждого — по возможностям
Страховые взносы платит каждый житель Израиля, достигший 18-летнего возраста. Эти взносы передаются не непосредственно БК, а в государственную казну, которая распределяет средства между кассами. Каждая БК получает средства пропорционально количеству клиентов с учетом возрастных коэффициентов.
 Сумма страховых взносов рассчитывается в зависимости от размера доходов лица и его статуса (наемный работник, частный предприниматель, неработающее лицо). Граждане, не имеющие доходов, платят минимальные взносы по страхованию здоровья — примерно $ 30. Взносы из заработной платы наемного работника отчисляет его работодатель — эта доля составляла 3,1% от части заработной платы, равной 60% средней заработной платы по стране (с 01.01.1995 г.), и с 01.01.2006 года — 5% от доли заработной платы, превышающей 60% средней заработной платы по стране.
Сумма страховых взносов рассчитывается в зависимости от размера доходов лица и его статуса (наемный работник, частный предприниматель, неработающее лицо). Граждане, не имеющие доходов, платят минимальные взносы по страхованию здоровья — примерно $ 30. Взносы из заработной платы наемного работника отчисляет его работодатель — эта доля составляла 3,1% от части заработной платы, равной 60% средней заработной платы по стране (с 01.01.1995 г.), и с 01.01.2006 года — 5% от доли заработной платы, превышающей 60% средней заработной платы по стране.
Работодатель работника, занятого в домашнем хозяйстве, должен платить 1% из его заработной платы в качестве взноса по страхованию здоровья.
Пенсионерам, которые не достигли пенсионного возраста, но получают пенсионные выплаты, такие взносы отчисляет организация или лицо, оплачивающее эту пенсию. Размер этого взноса — 3,1% (с 01.02.2004 г.) от части пенсии, не превышающей 60% средней заработной платы по стране, и с 01.01.2006 года — 5% от части пенсии, которая превышает 60% средней заработной платы. Однако существуют некоторые категории пенсионеров, которые освобождены от уплаты этих взносов.
Солдаты сверхсрочной службы с 2003 года платят взносы по страхованию здоровья в таком же размере, как и наемные работники.
Предприниматели также платят взносы самостоятельно (по той же расчетной схеме). Неработающие лица, студенты, имеющие доходы, также подпадают под эти требования; когда же доходов у них нет, то платят взнос по страхованию здоровья самостоятельно — в размере 103 новых израильских шекелей (такая норма действует с 01.01.2014 года). Средняя израильская семья тратит на нужды здравоохранения от 3,8 до 4,9% своего бюджета (кроме взносов на обязательное страхование). Примерно 1/3 этой суммы идет на оплату стоматологической помощи, 1/4 — на оплату дополнительных медицинских страховок, еще 1/4 — на приобретение лекарств (лишь на часть из них выплачивают субсидии).
Визит к семейному врачу в Израиле бесплатный, а к «узкому» специалисту — за небольшую плату (например, к врачу-ортопеду — приблизительно $ 6). За некоторые анализы больные также доплачивают из собственного кармана. Частичная оплата за лекарства, которые входят в «корзину», не превышает 15% максимальной розничной цены или $ 4 за упаковку. Максимальная квартальная плата за лекарства для хронического больного (на одного человека) составляет $ 221, а для хронического больного пенсионного возраста, который получает надбавку для обеспечения прожиточного минимума, — $ 111. При этом определен перечень лиц, которые освобождаются от такой оплаты или имеют льготы. В частности, это лица пенсионного возраста, получающие пособие по прожиточному минимуму, пенсию по инвалидности, и члены их семьи (они получают 50% скидки на лекарства по рецепту, входящие в «корзину»); лица, получающие помощь в связи с ограниченными возможностями движения (им лекарства предоставляются бесплатно); ветераны Второй мировой войны (скидка на лекарства из «корзины» — 75%); лица, получившие травму на рабочем месте или пострадали в ДТП (освобождаются от оплаты за лекарства, необходимые для лечения полученной травмы); лица в возрасте 75 лет и старше (скидка 10% на лекарства по рецепту, входящие в «корзину»).
Больничная касса как страховая компания
Набор медицинских услуг из страховой «корзины» предоставляет одна из четырех больничных касс Израиля — в определенной степени их можно отождествить со страховыми компаниями других стран. Однако БК — это общественные неприбыльные организации, которые получают оплату за предоставленные услуги, но не могут ставить целью получение прибыли.
Аналогия БК со страховой компанией заключается в том, что от каждого застрахованного она получает определенный законом взнос. Все больничные кассы предоставляют четыре уровня медицинских услуг, определенных государством. Первый уровень — семейный врач и педиатр (в районных поликлиниках), второй — специалисты разных направлений (также в районных поликлиниках), третий — госпитализация, четвертый — реабилитация. Однако между БК существуют и определенные различия.
- БК «Клалит» (основана в 1911 году) — первая инфраструктура, которая стала основой израильской системы здравоохранения и инструментом предоставления более качественных медицинских услуг каждому гражданину страны, независимо от его возраста, места жительства, вероисповедания и уровня доходов. Сейчас в этой кассе застраховано более половины населения страны, ей принадлежит сеть больниц, амбулаторий и домов отдыха по всей стране.
- БК «Маккаби» — вторая по количеству клиентов, поскольку имеет много плюсов, например, вызов врача на дом, хорошая (хотя и дорогая) страховка.
- БК «Леумит» также не из дешевых, но предлагает хорошую дополнительную страховку и за последние годы привлекла к сотрудничеству многих высокопрофессиональных частных врачей. Имеет отделения почти во всех населенных пунктах Израиля.
- БК «Меухедет» — касса быстрого медицинского обслуживания. Качественная, дешевая. Предлагает максимально свободный выбор больниц и врачей, квалифицированный медперсонал, почти полное отсутствие очередей и очень широкий спектр услуг. Однако ее отделения существуют далеко не во всех населенных пунктах Израиля.
В распоряжении каждой БК есть разветвленная сеть медицинских учреждений: поликлиники, аптеки, диагностические центры, женские и детские консультации, пункты неотложной помощи, гериатрические центры, клиники сердечных болезней, хронических заболеваний, альтернативной медицины. Больничные кассы также заключают договоры с частными врачами и частными лечебными учреждениями, которые приобщаются к предоставлению услуг.
Каждая больничная касса имеет свою собственную амбулаторную сеть поликлиник, предоставляющих услуги первых двух уровней. «Клалит» и «Маккаби» имеют сеть больниц третьего уровня медицинских услуг. «Клалит» имеет реабилитационную больницу. «Меухедет» и «Леумит» не имеют собственных больниц, поэтому закупают услуги по госпитализации и реабилитации. Поликлиники всех больничных касс расположены практически во всех населенных пунктах страны. Члены больничных касс могут обращаться как к врачам, принимающим в поликлиниках, так и к частным врачам.
Каждый гражданин Израиля имеет право изменить БК (с 2005 года сделать это можно уже не два, а четыре раза в год). Сообщить о переходе в другую БК необходимо минимум за 60 дней. Если застрахованный считает, что его ущемляют в пациентских правах, он может пожаловаться в свою БК или обращаться в суд по трудовым конфликтам. Работодатель не имеет права диктовать своему работнику членство в определенной БК.
Больничные кассы Израиля постоянно и жестко конкурируют между собой, пытаясь привлечь как можно больше клиентов, ведь от этого зависит их финансовая стабильность. Впрочем, недостаток средств на обеспечение «корзины услуг» больничным кассам возмещает Министерство финансов (за счет средств государственного бюджета). Пациенты не должны страдать — ни от конкуренции, ни от ее отсутствия.
Профилактика и лечение — кто претендует на лидерство?
В Израиле существуют государственные, муниципальные, частные больницы, а также принадлежащие общественным организациям. Всего в стране функционирует 259 больниц, из них 48 — общего профиля, 25 — психиатрических, 184 — для лечения хронических заболеваний, 2 реабилитационных госпиталя, 5 родильных домов.
Виды услуг, предоставляющих в этих больницах, а также перечень необходимого медицинского оборудования в них также определены законом. Для открытия любой больницы необходима лицензия МЗ (таким образом ведомство контролирует их деятельность).
Стационарная помощь оказывается в медицинских учреждениях, которые заключают договоры с БК. Финансирование больниц осуществляется из нескольких источников — средства государственного страхования с БК и те, что больницы зарабатывают самостоятельно (предоставление медицинских услуг, которые не входят в «корзину», научные разработки, испытания фармацевтических препаратов). Расчет осуществляется на основании тарифов на оплату медицинской помощи, которые ежеквартально пересматриваются и утверждаются Минздравом.
Например, тариф на оплату визита в центр неотложной помощи с 24.00 до 6.00, а также вызов врача, когда поликлиники и центры неотложной помощи закрыты, составляет примерно 260 грн. В случаях, когда пациент обращается в приемное отделение больницы с 1.00 до 6.00 (по причине, которые не оговорены положениями закона о страховании), он платит около 600 грн. Если же это происходит с 6.00 до 1.00, сумма оплаты значительно повышается и составляет примерно 2500 грн. Экстренная госпитализация в таком случае осуществляется по решению врача приемного отделения больницы. Полностью освобождаются от оплаты за госпитализацию пациенты с переломами, острыми вывихами суставов, те, кто требует немедленного хирургического вмешательства или онкологического лечения, лечения гемофилии, муковисцидоза, беременные со схватками, больные, которых доставила скорая помощь, младенцы до двух месяцев с высокой температурой, пациенты, требующие диализа, пострадавшие от насилия и т.п.
Плановая госпитализация — только по направлению лечащего врача. Очереди плановых больных к врачу случаются даже там, где здравоохранение организовано отлично. Израиль — не исключение. Иногда пациентам приходится долго ждать определенные диагностические процедуры, например, маммографию — до двух недель, МРТ — до двух месяцев.
Результатом успешной государственной политики в области здравоохранения является низкий показатель количества коек (2,1 на 1000 человек) и койко-дней в стационаре (4,1), при этом коэффициент занятости койки составляет 93%. Очевидно, там, где заботятся о профилактике, потребность в стационарном лечении намного меньше.
Профилактическая помощь в Израиле возложена на систему общественного здравоохранения, бюджет которой составляет 3% от общего медицинского бюджета страны. Этим направлением занимается 450 центров здоровья, которые заботятся о вакцинации населения, ранней диагностике, контролируют состояние здоровья граждан на подведомственной территории. Специалисты центров осуществляют наблюдение за беременными, новорожденными, отслеживают проведение плановых прививок, занимаются санитарно-просветительской работой.
Стимулы — большая сила
Кроме обязательного государственного страхования здоровья в Израиле существует дополнительное медицинское страхование, услугами которого пользуется примерно 80% населения страны. БК привлекают к нему различные категории населения. Например, молодежь они привлекают дополнительными страховками на косметические процедуры, SPA-услуги, консультации психологов (если они касаются семейных конфликтов, БК предоставляют хорошие скидки).
Дополнительное страхование охватывает трансплантацию органов (как в Израиле, так и в других странах), операции по восстановлению зрения, слуха и т.д. Самый распространенный «бонус» дополнительного страхования — скидки на широкий перечень лекарств, консультации у светил израильской медицины без длительной очереди.
Больной — центральная фигура лечебного процесса. Это подтверждает еще один важный закон о правах пациента, который наряду с законом о государственном страховании здоровья определяет правовые рамки взаимодействия пациента и здравоохранения.
В Израиле каждый больной четко знает свои права и выстраивает свои отношения с системой здравоохранения как равноправный партнер в выработке стратегии своего лечения. Поэтому если пациент не согласен с решением лечащего врача, он обращается к независимым экспертам, которые сделают объективные выводы относительно того, правильно ли поступил врач. В свою очередь, больничная касса обязана предоставить экспертам необходимую для этого документацию.











