Фармакорезистентность — как неприступный каменный забор, что стоит на пути современной медицины. И если во многих случаях инфекционных заболеваний эта проблема хоть и сложно, но решается, то при тяжелых патологиях, таких как эпилепсия, единственным выходом часто остается хирургическое вмешательство. Проводить операцию на мозге или нет — это на самом деле гамлетовский вопрос, особенно когда речь идет о детях раннего возраста. К сожалению, в Украине его не всегда удается решить в интересах больного.
Чем больше — тем хуже
На сегодняшний день эпилепсия является одной из самых распространенных патологий нервной системы: болезнь Жанны д’Арк и лорда Байрона поражает 1-2% населения, в частности, 2,5-3% детей. Согласно мировым данным, заболеваемость эпилепсией у детей до 1 года составляет 100-233 случая на 100 тыс. населения. У подростков упомянутая патология встречается реже — примерно 60 эпизодов на 100 тыс. населения. Среди юношей и взрослых фиксируется 30-40 случаев на 100 тыс., а в пожилом возрасте эта цифра снова возрастает до 100-170 эпизодов.
 Начиная с 20-х годов прошлого столетия, появлялись данные о неэффективности медикаментозной терапии у таких пациентов — согласно официальной статистике, антиэпилептическая терапия работает только у 65-80% больных. То есть, несмотря на использование современных противоэпилептических препаратов (как стандартных, так и новейших), остается большая группа пациентов, которым лекарственная терапия не помогает.
Начиная с 20-х годов прошлого столетия, появлялись данные о неэффективности медикаментозной терапии у таких пациентов — согласно официальной статистике, антиэпилептическая терапия работает только у 65-80% больных. То есть, несмотря на использование современных противоэпилептических препаратов (как стандартных, так и новейших), остается большая группа пациентов, которым лекарственная терапия не помогает.
По последним данным (W. Boas, 2008), вероятность получения положительного эффекта после назначения третьего противоэпилептического препарата и всех последующих, когда 2 предыдущих оказались неэффективными, составляет лишь 5%. Таким образом, перебирания линейки антиконвульсантов «по алфавиту» после многих неудач, скорее всего, приведет лишь к усугублению проблемы. Вот почему врачебная тактика в таких случаях должна быть направлена на правильное и своевременное выявление фармакорезистентности. При определении устойчивой формы эпилепсии специалисту следует рассматривать целесообразность хирургического лечения.
«Согласно современным подходам, чем раньше с момента установления фармакорезистентности проведено хирургическое вмешательство, тем лучше прогноз результатов такого лечения. Но хотя понимание этой проблемы у специалистов и есть, она не до конца решена», — высказал свою точку зрения Константин Костюк, доктор медицинских наук, заведующий отделением функциональной нейрохирургии ГУ «Институт нейрохирургии им. акад. А.П. Ромоданова АМН Украины».
Связь продолжительности заболевания до хирургического вмешательства с успехом операции была установлена в ходе масштабного исследования Dutch Collaborative Epilepsy Surgery Program (DCESP), которое проводилось в Дании на протяжении 20 лет. Согласно результатам проведенной работы, которые были представлены в 2007 г., средняя продолжительность заболевания до момента хирургического лечения составляет у взрослых 18 лет, у детей — 7 лет. Хотя обращение к нейрохирургу во многих случаях было необходимо значительно раньше.
Спасти будущее
Особенно критической является скорость принятия решения о проведении хирургического лечения у новорожденных (в эту категорию попадают дети в возрасте 2-12 месяцев). Ведь эпилепсия у грудных детей часто приводит к развитию эпилептической энцефалопатии, которая характеризуется замедлением интеллектуального развития.
«Конечно, здесь сроки взвешивания всех «за» и «против» должны быть значительно короче, поскольку развитие осложнений не заставит себя ждать, особенно учитывая поспешность изменений в головном мозге новорожденных. Такие большие резекционные операции, которые раньше казались достаточно агрессивными и травматическими, сейчас стали более безопасными и приобретают более широкое использование. Во время операции весь мозг остается неповрежденным, выполняется только разрыв хирургическим путем белого вещества, соединяющего полушария головного мозга», — отметил К. Костюк.
Существуют различные причины развития эпилепсии у младенцев. Среди основных этиологических факторов называют (ILAE, 2004):
- кортикальную дисплазию — 42,5%;
- опухоли (DNET, ганглиома и т.п.) — 19%;
- специфические синдромы (Штурге-Вебера, туберозный склероз, гипоталамическая гамартома, энцефалит Расмуссена) — 14%;
- склероз гиппокампа — 13%;
- атрофию мозга — 10%.
Раннее нейрохирургическое лечение обосновывается, в частности, тем, что мозгу новорожденных свойственна кортикальная пластичность и возможность формирования нейрональных связей после операций.
Другая причина, по которой сегодня обострилась актуальность хирургического лечения, — это высокая смертность больных эпилепсией как среди детей, так и среди взрослых (в два-три раза выше, чем в общей популяции людей). У 30% больных эпилепсией причиной смерти становится загадочный синдром, известный как SUDEP (Sudden Unexpected Death in Epilepsy). К нему относят случаи внезапной смерти, не связанные с травмой головы, утоплением, эпилептическим статусом, бронхиальной аспирацией или удушьем, которые сопровождаются отсутствием каких-либо анатомических или токсичных причин, обосновывающих смерть во время патологоанатомического исследования. Риск SUDEP вообще не очень большой: 1 эпизод на 10 тыс. населения в год. Однако, чем более продолжительным является заболевание, тем выше становится вероятность этого осложнения. Например, у пациентов, страдающих эпилепсией более 10 лет, наблюдается в среднем 1 случай на 1000 человек в год. У больных с фармакорезистентной эпилепсией таких случаев 5-10 на 1000 населения в год.
«Явлению SUDEP в научных кругах пока не уделяют достаточно внимания, хотя практически каждый эпилептолог встречал такие случаи, и между собой мы их нередко обсуждаем. Факторами риска SUDEP считаются резистентная форма эпилепсии, ранний дебют заболевания, назначение карбамазепинов и длительный их прием», — поделился К. Костюк.
Шаг за шагом
 Чтобы определиться с тем, насколько целесообразно хирургическое лечение ребенка раннего возраста, в заведении здравоохранения необходимо строго следовать единой схеме обследования.
Чтобы определиться с тем, насколько целесообразно хирургическое лечение ребенка раннего возраста, в заведении здравоохранения необходимо строго следовать единой схеме обследования.
Александр Духовский, руководитель городского Центра детской нейрохирургии Харьковской клинической больницы скорой и неотложной помощи им. проф. А.И. Мещанинова, представил алгоритм оказания помощи маленьким пациентам при первичном эпилептическом приступе, используемый в харьковских больницах.
«Пациента, у которого впервые появился приступ, доставляют в отделение скорой помощи. Как только он попадает к нам, независимо от времени суток, его осматривает детский анестезиолог. После этого определяется неврологический статус, анамнез, категоризация приступа, проводится рутинная ЭЭГ (в этом участвуют нейрохирург, детский невролог). Затем у пациента есть три основных пути. Если это действительно был первый приступ в жизни и при осмотре не обнаружено анатомических изменений, вызывающих опасения специалиста, то пациент находится под наблюдением невролога по месту жительства. В случае, когда анамнестические данные говорят о том, что это не первый приступ, а патологии на томографе не обнаружено, пациента направляют в неврологический стационар для дальнейшего обследования и лечения. Также есть категория пациентов, которые идут в другие клиники, например, с энцефалитом, гнойными процессами. Если у ребенка есть нейрохирургическая патология или он подпадает под разряд пациентов, нуждающихся в дополнительном обследовании и лечении в нашей клинике, его переводят в отделение нейрохирургии», — рассказал А. Духовский.
По словам специалиста, большинство эпилептических синдромов в детском возрасте представлены симптоматическими криптогенными формами, критическую массу которых составляют парциальные эпилепсии. У пациентов нейрохирургических стационаров доминируют простые и сложные парциальные приступы, клиническая картина которых зависит от локализации патологического процесса в головном мозге.
А. Духовский также назвал интракраниальные патологические процессы, сопровождающиеся эпилептическими приступами, распределив их в порядке убывания:
- острое нарушение мозгового кровообращения;
- спонтанные субарахноидальные кровоизлияния;
- интрацеребральные кровоизлияния;
- внутрижелудочные кровоизлияния;
- ишемический инсульт.
На последний процесс специалист обратил особое внимание: «От 10 до 15 маленьких пациентов в год поступают к нам с ишемическим инсультом, который сложно верифицируется. Мы дискутировали о причинах этого явления с нашими коллегами из разных стран, но они также не имеют четкого ответа, почему у таких детей происходит ишемический инсульт, и остановились на предположениях о нарушении циркуляции крови, связанном с какими-то процессами кардиологического происхождения».
Кроме того, приступы могут вызывать:
- арахноидальные кисты (эпилептиморфная ячейка контрлатерально);
- гидроцефалия (обычно — в стадии декомпенсации), в частности, это касается шунтозависимых пациентов при дисфункции ЛШС, в которых наблюдаются генерализованные приступы, эпистатус, горметонии практически с первых дней.
«Согласно мировой практике, единственная операция, достижима при гидроэнцефалии, — шунтирование. Конечно, это тупиковое развитие в нейрохирургии, но ничего лучшего пока не изобрели. Поэтому, к сожалению, от 60 до 70% пациентов, которые прошли через шунтирование, с течением времени становятся шунтозависимыми. И если происходит дисфункция системы, то их состояние очень быстро ухудшается. Первыми проявлениями страданий становятся генерализованные приступы, эпистатус и т.п. В такой ситуации пациент нуждается в немедленной госпитализации в нейрохирургическую клинику, проведении обследования и, возможно, операции по исправлению дисфункции», — рассказал А. Духовский.
Наконец, с эпилептическими приступами связаны такие состояния, как бактериально-вирусное поражение ЦНС с формированием эпи-, субдуральных эмпием и интрацеребральных абсцессов, вентрикулиты; опухолевые процессы и артериовенозные мальформации субтенториальной (горметонии) и супратенториальной локализации (парциальные приступы, при которых клиника зависит от локализации объема), тяжелая черепно-мозговая травма, в меньшей степени паразиты (эхинококк, цистицеркоз). Также приступы может провоцировать краниостеноз — синдром краниоцеребральной диспропорции, но это очень редкое заболевание, и обычно оно встречается в Средней Азии или Южной Африке. Сегодня патология начала чаще появятся в практике украинских врачей из-за миграции населения и смешанных браков.
Опрятность несмотря ни на что
 По мнению А. Духовского, нейрохирургия в Украине сегодня — промежуточный результат длительного и сложного пути. Ведь если в мире это наиболее технологичная и стоимостная специальность, то у нас новейшие технологии внедряются достаточно медленно, особенно в регионах. Прежде всего, из-за того, что организация успешной хирургии эпилепсии требует значительных средств. Ведь проведение качественных операций невозможно без технического оборудования операционной. Не меньшее значение специалисты придают слаженной командной работе.
По мнению А. Духовского, нейрохирургия в Украине сегодня — промежуточный результат длительного и сложного пути. Ведь если в мире это наиболее технологичная и стоимостная специальность, то у нас новейшие технологии внедряются достаточно медленно, особенно в регионах. Прежде всего, из-за того, что организация успешной хирургии эпилепсии требует значительных средств. Ведь проведение качественных операций невозможно без технического оборудования операционной. Не меньшее значение специалисты придают слаженной командной работе.
«Все в отделении, аж до младшей медсестры, должны понимать, что они делают, где какую кнопку нажимать и что должны получить в результате. Ведь мы работаем с маленькими пациентами, основная проблема которых — адекватная анестезиология и опрятная работа хирурга, так как у ребенка весом 5 кг объем циркулирующей крови, — всего лишь 500 г. Недавно мы оперировали 3- месячного ребенка с гигантской врожденной опухолью. В этой ситуации потеря 50 г крови является критичной», — подчеркнул А. Духовский. Он напомнил, что «золотым стандартом» при таких операциях является тотальная внутривенная анестезия, которая позволяет четко понимать, что делают специалисты и на каком этапе они находятся.
Междисциплинарный подход
Относительно перспектив отечественной хирургии эпилепсии специалисты уверены: основным направлением, которое сегодня необходимо развивать, является калозотомия — операция, в ходе которой делается рассечение мозолистого тела, передающего импульсацию с одного мозгового полушария в другое. На сегодняшний день такие операции реализуются в Киеве и уже можно говорить о первых успехах. Конечно, упомянутый вид хирургического вмешательства в патологический процесс имеет свои показания, такие как синдром Веста, синдром Леннокса-Гасто, энцефалит Расмуссена, лобная и мультифокальная эпилепсии.
К. Костюк представил анатомо-физиологическое обоснование проведения калозотомии:
- мозолистое тело является крупнейшей по размерам нейрональной комиссурой, соединяющей большие полушария головного мозга;
- из-за большого количества межнейрональных связей в мозолистом теле эпилептические разряды могут быстро распространяться из одного полушария в другое и приводить к генерализации эпилептических приступов;
- вскрытие мозолистого тела может привести к блокированию распространения эпилептической импульсации из одного полушария в другое и предотвращения вторичной генерализации приступов.
Также специалист поделился результатами проведенных калозотомий на базе ГУ «Институт нейрохирургии им. акад. А.П. Ромоданова АМН Украины».
«У нас было проведено 12 таких операций, 8 из них — у детей. 7 операций мы проводили стереотаксическим методом. До сих пор такой опыт был только в России (г. Томск), но мы несколько усовершенствовали методику томских ученых. Операция состоит из нескольких этапов: фиксация стереотаксической рамки, КТ головного мозга в локалайзере программы сопоставления КТ/МРТ мозга, расчет координат мишени деструкции, введение электрода, электролитическая термодеструкция; рабочая часть электрода: диаметр — 2 мм, длина — 2-4 мм. Кроме того, у нас была проведена одна микрохирургическая открытая тотальная калозотомия с помощью нейрохирургического микроскопа. Средний возраст пациентов составлял 11 лет», — рассказал К. Костюк.
Он подчеркнул, что, конечно, речь идет о случаях очень тяжелых форм эпилепсии, когда длительность заболевания составила практически 90% жизни ребенка. Частота приступов в месяц — в среднем 447. То есть большинство пациентов испытывали практически постоянные приступы, от 50 до 60 в день. Лишь трое больных испытывали 15-16 приступов в месяц. Большинство пациентов имели повторные эпилептические статусы. Психические расстройства наблюдались у 6 пациентов, выраженными были у 2. К. Костюк отметил достаточно большое количество противоэпилептических препаратов, которые принимали больные — от 2 до 7.
«Операции калозотомии в нашем отделении проводятся относительно недавно, с 2010 года, поэтому катамнез пока небольшой. По нашему опыту положительный эффект после калозотомии достигнут у 37,5% больных. Умеренное улучшение отмечено у 50% больных, у которых частота приступов сократилось на 50-70%. Мы считаем, что такие результаты позволяют считать калозотомию эффективным и безопасным методом хирургического лечения», — сказал К. Костюк. Он отметил, что совершенствование методики калозотомии, расширение показаний к ее применению является задачей дальнейшего углубленного изучения этого направления с целью улучшения результатов лечения тяжелых форм эпилепсии у детей. Но, конечно, определение показаний к хирургическому лечению эпилепсии и выбор вида вмешательства необходимо проводить в тесном сотрудничестве эпилептологов, неврологов, психиатров, нейрохирургов, нейрофизиологов, а также нейрорентгенологов.
Вопросы к статистике
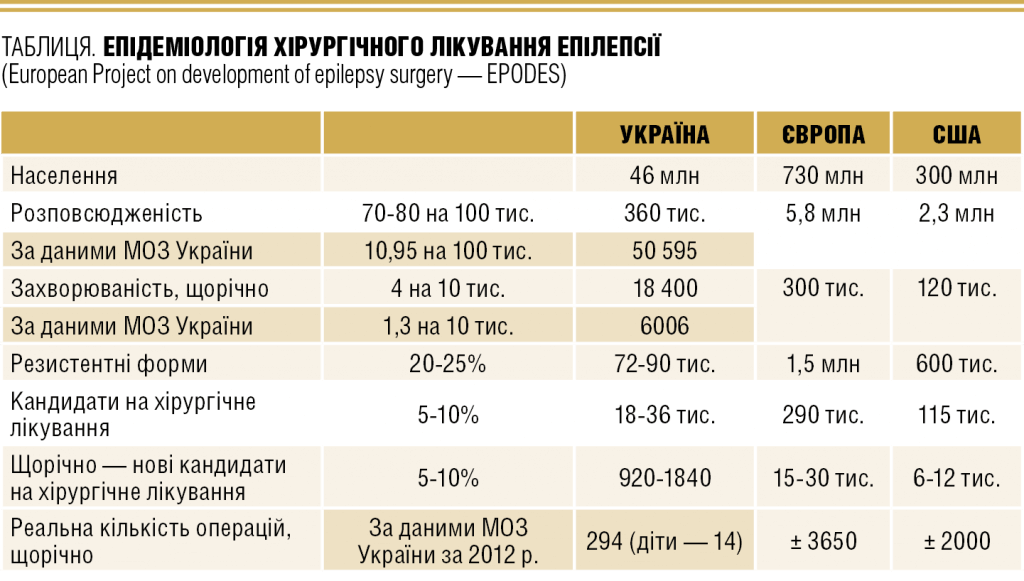
Но прежде чем рассуждать о будущем хирургии эпилепсии, следует решить проблемы, которые существуют сегодня. Специалисты отмечают, что в Украине количество операций по поводу эпилепсии мизерное — и это было бы хорошей новостью, если бы не свидетельство того, что много тяжелых пациентов остается без адекватной медицинской помощи.
Более того, в Украине даже до сих пор не проведены основательные исследования, направленные на определение распространенности эпилепсии среди населения. Поэтому остается опираться на зарубежный опыт, в частности, на результаты исследований, проведенных в США и Европе.
«Если эти данные перевести на количество населения в Украине, то с высокой вероятностью можно говорить о том, что у нас болеют эпилепсией около 350-360 тыс. человек. Но официальные цифры совсем другие», — отметил К. Костюк.
Эксперт подчеркнул, что из 20-25% больных с резистентной формой эпилепсии только 5% может быть рекомендовано хирургическое лечение, учитывая его безопасность и ожидание положительного результата. Но даже эти 5% в Украине не получают необходимого лечения, о чем свидетельствует сравнение статистики проведенных операций МОЗ Украины и данных развитых стран.
Следовательно, проблема эпилепсии в стране напоминает слона посреди комнаты, которого почему-то не замечают. Однако если на большинство причин повлиять сложно, одну из них врач в состоянии решить — речь идет о нежелании эпилептологов назначать больному хирургическое лечение. Бесспорно, это последняя мера, но современные методы дают надежду на желаемый результат там, где лекарства бессильны. Поэтому, в сложных случаях следует дать им шанс.
Марина ЧИБИСОВА, «ВЗ»











