Маленька дівчинка, що, затамувавши подих, зазирає у вікна елітних будинків, — такою постає українська онкологія на тлі розвинених країн. Що недивно: високовартісні препарати та новітні технології, майданчиком для яких залишається цей напрям медицини, потребують просто «непід’ємного» обсягу фінансування. Про те, що слід робити, аби вийти зі скрутного становища і забезпечити якісну променеву терапію у країні, йшла мова у рамках науково-практичної конференції УТРО з міжнародною участю «Актуальні питання радіаційної онкології в Україні», яка відбулася у Харкові.

Озираючись навколо
У бізнесі є поняття «втраченого прибутку», коли можливості отримати дохід залишаються нездійсненими через невдало обраний спосіб дій. Перекладаючи на мову радіаційної онкології, це «втрачені» життя, які могли б бути врятовані, але з причин недостатнього технічного або кадрового забезпечення цього не сталося. Особливо наочною картина стає у порівнянні з розвиненими країнами, де смертність від онкологічних захворювань мінімум удвічі нижча, ніж в Україні.
Величезна різниця у темпах економічно-соціального розвитку, у підходах до організації онкологічної допомоги спричиняє значні диспропорції між реальними потребами населення в лікуванні та рівнем його доступності, технічної забезпеченості й ефективності. У доповіді від групи авторів під керівництвом Віктора Старенького, доктора медичних наук, завідувача відділення променевої терапії ДУ «Інститут медичної радіології ім. С.П. Григор’єва НАМН України», було порівняно стан променевої терапії в нашій державі та у найближчих сусідів.
Звичайно, найкращі результати демонструють країни ЄС. Наприклад, технічна забезпеченість мегавольтними апаратами у Литві складає 142%, у — Чехії 138%, у Словаччині — 123%. Дещо відстає Польща (рівень забезпеченості — 73%), але ця країна дуже швидко наздоганяє інші європейські держави. На пострадянському просторі найбільш розвиненою в плані онкологічної допомоги є Білорусь: технічна забезпеченість мегавольтними апаратами тут сягає 84%. Одночасно Україна та Росія зупинилися на позначці 64%. Враховуючи значно вищий рівень ВВП у східного сусіда, такий підхід до лікування злоякісних пухлин викликає запитання. Казахстан також демонструє не оптимістичні результати (61%).
Проте сучасний рівень розвитку технічної інфраструктури радіотерапевтичних центрів визначається не тільки достатньою кількістю апаратного забезпечення, але й якісною перевагою на користь новітніх, більш ефективних, керованих та радіаційно безпечних апаратів дистанційної променевої терапії (див. табл).
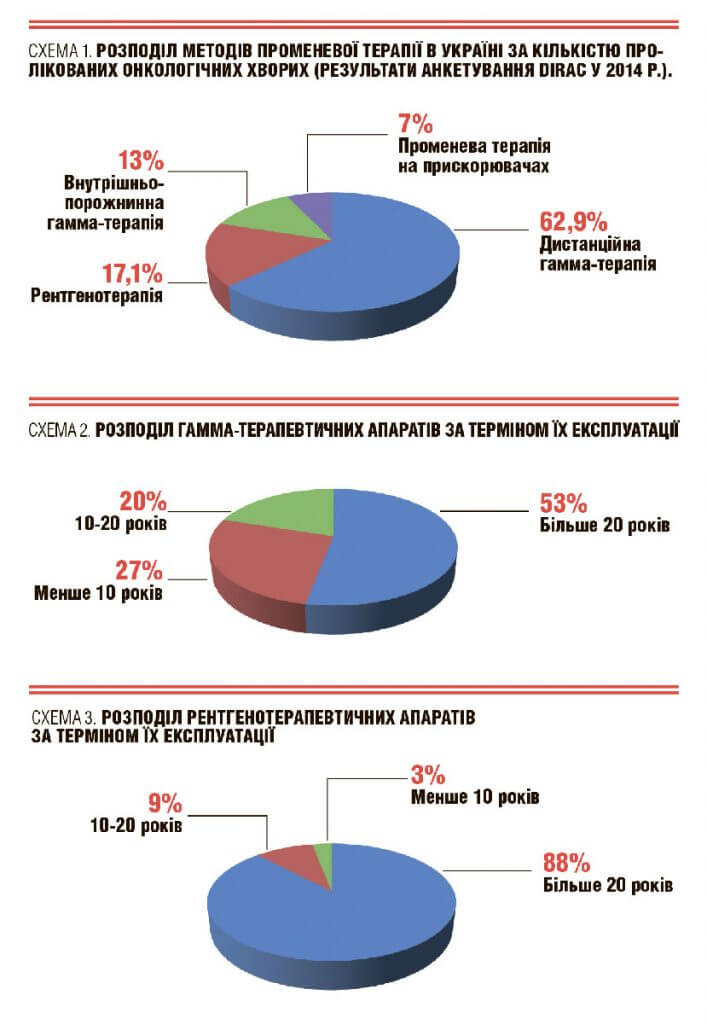
Сьогодні у розвинених країнах пріоритет надається лінійним прискорювачам електронів, від дистанційної променевої терапії поступово відмовляються. В Україні спостерігається зворотна ситуація: дистанційна променева терапія займає левову частку у структурі методів лікування, у той час як лінійні прискорювачі застосовуються тільки у 7% випадків (схема 1).
Проте недорозвиненість методики лікування — ще не головне лихо. Значно серйознішу проблему становить зношеність наявної техніки (схема 2).
«Більшість апаратів у країні — це АГАТ Р та РОКУС (39%). З’явилися й нові — ТЕРАГАМ, ТЕРАТРОН, і таких апаратів у нашому парку обладнання 25%. Також у нас уже є 21 якісний прискорювач. Практично щороку 3-4 лінійних прискорювача вводиться в експлуатацію. Оскільки основний вид лікування — це гамма-терапія, хотілося б звернути увагу на те, що переважна більшість апаратів експлуатується понад 20 років, тобто у нас досить застаріле обладнання. Про яку ефективність можна говорити за таких умов?» — звернула увагу на критичний момент Лариса Стадник, кандидат біологічних наук, завідувачка Центральної лабораторії радіаційної гігієни медичного персоналу і пацієнтів.
За словами спеціаліста, ще загрозливішою є ситуація з рентгенівськими апаратами (схема 3). Адже для забезпечення ефективності променевого лікування, а також запобігання можливому рецидиву пухлини і променевих ускладнень помилка опромінення пухлини-мішені та суміжних тканин не повинна перевищувати ± 5%. На сьогодні це основна вимога до променевої терапії, і в Україні вона здебільшого не виконується.
«Що стосується джерел Со-60, то тут також немає чому радіти. Менше 5 років експлуатуються тільки 26% джерел. Основна маса (62%) вже має солідний термін використання — 5-10 років, ще 12% — понад 10 років. Багато диспансерів зазнають труднощів у оновленні джерел. Вартість джерел дуже висока, і постає питання, що з цим робити: міняти систему дистанційної гамма-терапії на лінійні прискорювачі або зберегти цей метод як достатньо ефективний та економніший? Заміна на лінійні прискорювачі відбувається досить повільно, оскільки вона потребує великих витрат, які надалі ще зростатимуть у зв’язку з необхідністю постійного технічного обслуговування. Тому зараз потрібно вирішувати питання про налагодження заміни джерел Со-60 і підтримувати ці системи у робочому стані», — висловила власну думку Л. Стадник.
«Пред’явіть документи!»
Але на цьому проблеми не закінчуються. Відомо, що важливу роль щодо точності дози опромінення відіграє дозиметричне забезпечення та контроль якості променевої терапії. На жаль, в Україні навіть у цьому питанні залишаються білі плями. Зокрема, через недосконалість нормативної бази: у нас досі застосовується ДСТУ 1978 р., за яким працює основна маса метрологічних лабораторій. Лише невелика частка спеціалізованих закладів почала впроваджувати протокол Міжнародної агенції з атомної енергії (МАГАТЕ) №398 щодо визначення поглиненої дози у воді під час дистанційної променевої терапії, який активно застосовується у світі.
«МАГАТЕ наполягає на тому, що в Україні даний протокол повинен бути основним. Але це можливо лише за наявності відповідного обладнання. Проте на сьогодні ми маємо картину, за якої досі застосовуються дозиметри з похибкою ± 5-7%, наприклад, застарілі моделі VAY-18. Не краща ситуація і з фантомами», — повідомила Л. Стадник.
Відсутність належного протоколу є причиною того, що всі українські спеціалісти під час проведення дозиметричного контролю зосереджуються лише на питанні радіаційного виходу (90%). У той самий час контроль збігу ізоцентрів світлового та радіаційного полів проводять 35% закладів, а контроль інших параметрів — тільки 8%.
При цьому проведення дозиметричного контролю по онкологічних центрах у 90% випадків відбувається 1 раз на місяць або на квартал, у 10% не проводиться взагалі або не частіше 1 разу на рік.
До речі, в Україні тільки 32 (60%) онкологічних диспансери взагалі мають системи комп’ютерного планування дистанційної променевої терапії (усього 55 систем). У 21 (40%) онкологічному диспансері застосовується тільки ручний метод планування і розрахунку поглинених доз, що є анахронізмом.
ВООЗ та МАГАТЕ як орієнтир
Отже, згадуючи проблеми вітчизняної радіаційної онкології, простіше сказати, де їх немає. Все впирається в недостатність фінансування, яку найближчим часом навряд чи буде подолано. Але навіть за існуючих умов можна визначити основні напрями, за якими повинна розвиватися променева терапія в Україні. Зокрема, широкі можливості відкриває співробітництво вітчизняних спеціалістів із МАГАТЕ. Перш за все, готовність онкологічних центрів брати участь у незалежному зовнішньому аудиті цієї організації, який дозволить виявити основні помилки.
Регулярний поштовий аудит якості калібрування гамма-терапевтичних пучків, організований МАГАТЕ, за основну мету ставить оцінку якості існуючої практики клінічної дозиметрії у країні. Також МАГАТЕ сумісно з ВООЗ намагається надати технічну допомогу у створенні системи національного аудиту апаратів променевої терапії.
В Україні згадана програма діє з 1998 р. За цей час проведено контроль 112 апаратів променевої терапії в 46 медичних закладах МОЗ і НАМН. Усього було здійснено 285 перевірок якості дозиметричного калібрування радіаційних пучків (щорічно 15-20 пучків). На повторний аудит вийшли 78 апаратів.
«Даний вид аудиту залишився тільки для країн, що розвиваються, оскільки більшість благополучних держав ввели у себе національні системи аудиту. Але для нас це поки що високовартісний варіант. Тому ми намагаємось усі заклади ввести у систему міжнародного аудиту. Зазвичай керівники онкологічних диспансерів дуже переживають за результати. Доводиться пояснювати, що аудит анонімний, інформація не подається до регулюючих органів, і ми самостійно намагаємось розбиратися з помилками, що виникають», — пояснила Л. Стадник.
За результатами міжнародної перевірки виявилося, що у нас лише 70% закладів потрапляють у необхідні ± 5%. Погрішність у середньому складає більше 10-15%, що вважається аварійним опроміненням, оскільки суміжні органи і тканини отримують дуже високі дози. Після повторної перевірки 80% закладів показали результат до 5% похибок. Для порівняння: у розвинених країнах помилки демонструють тільки 2-5% спеціалізованих закладів, на лінійних прискорювачах помилок немає взагалі — на відміну від України.
Найважливішими помилками є:
- застосування застарілого обладнання для клінічної дозиметрії (дозиметри і VAJ 27012-18), яке превалює у всіх закладах;
- відсутність національного дозиметричного протоколу;
- відсутність або низький рівень підготовки медичних фізиків і техніків, зайнятих клінічною дозиметрією і виконанням процедур контролю якості апаратів променевої терапії.
Загалом результат аудиту МАГАТЕ/ВООЗ в Україні визнаний слабким. Але якщо не знати про свої проблеми, неможливо буде їх усунути.
Робота над помилками
Звичайно, технічне забезпечення — це лише один бік проблеми. Спеціалісти вказують також на необхідність підвищувати кваліфікацію українських медичних фізиків. З цією метою МАГАТЕ проводить навчальні проекти, які в перспективі сприятимуть підвищенню якості променевої терапії.
Наприклад, у 2011-2012 рр. проведено 4 учбових курси-семінари для 65 медичних фізиків з 39 медичних закладів, радіологічних відділень онкологічних закладів МОЗ України. За результатами навчання 25 закладів все одно показали слабкі результати.
«Один із напрямів, який ми повинні зараз розвивати, — це перекваліфікація спеціалістів. МАГАТЕ підготувала для нас відповідні програми, залишилося визначитися з тим, який ВНЗ візьме на себе цю функцію. Також необхідне створення центру національної компетенції. Але це можливо лише за наявності ряду провідних спеціалістів. Потрібна комплексна робота кількох вищих учбових закладів, які в змозі довести МАГАТЕ, що вони здатні виконувати таку роботу і мають авторитетних експертів, готових виїжджати до онкологічних центрів з метою розбору всіх помилок», — підкреслила Л. Стадник.
Правовий захист
До речі, підвищення ефективності променевої терапії та скорочення загального відсотка помилок робить більш захищеним не тільки пацієнта, а й лікаря. Адже з введенням у більшості країн страхової медицини, на яку орієнтується і Україна, зростає правова грамотність населення, у результаті стають актуальнішими юридичні аспекти променевої терапії. Звичайно, від помилок не захищений ніхто. Навіть у США, де на надання медичної допомоги витрачаються величезні кошти, від медичних помилок щорічно помирають від 44 до 98 тис. осіб, несприятливі реакції спостерігаються у 10% пацієнтів. Кількість судових позивів пацієнтів з приводу завдавання шкоди здоров’ю обчислюється сотнями тисяч.
У нас у цьому питанні поки що спостерігається низька активність пацієнтів, пов’язана, перш за все, з невірою в систему захисту власних прав. Але є тенденція до збільшення кількості випадків, які вирішуються у судовому порядку.
«Завдавання шкоди пацієнту під час променевої терапії найчастіше відбувається через недо-або переопромінення. У результаті недоопромінення у пацієнта спостерігається рецидив пухлинного процесу з усіма відповідними наслідками. Про переопромінення ми говоримо тоді, коли терапія призводить до завдавання шкоди здоров’ю пацієнта, вже не пов’язаної з онкологічним захворюванням. Променеве ушкодження також підвищує ризик виникнення індукованого раку», — нагадав Георгій Гацкевич, провідний інженер відділу з інженерного забезпечення променевої терапії ДУ «Республіканський науково-практичний центр онкології та медичної радіології ім. М.М. Александрова» (Мінськ, Республіка Білорусь).
Спеціаліст порадив лікарям подбати про власний юридичний захист на всіх етапах процесу променевої терапії, переймаючи досвід розвинених країн. Зокрема, вибір методики променевої терапії повинен здійснюватися після консультації з хірургом та хіміотерапевтом. Прийняте рішення узгоджується із завідувачем відділення, а у деяких випадках — із колегами на консиліумі. Пацієнт має бути проінформований про очікувані результати та побічні ефекти променевої терапії. Важливо отримати письмову згоду пацієнта або його родичів на проведення лікування. Крім того, планувати сеанс променевої терапії лікар-радіолог має разом із медичним фізиком. До процесу планування можуть залучатися рентгенологи, кардіологи, хіміотерапевти та ін. План сеансу опромінення також затверджується завідувачем відділення. Г. Гацкевич порадив під час проведення сеансів реагувати на всі скарги пацієнта, навіть якщо вони здаються необґрунтованими. Однією з форм захисту медичного персоналу також може бути страхування професійної відповідальності.
Таким чином, разом із технічним оснащенням та власною кваліфікацією лікарю важливо підвищувати правову обізнаність, оскільки це є невід’ємною частиною руху в обраному напрямі.
Власними силами
Допомога міжнародних організацій та самовдосконалення, звичайно ж, не можуть бути єдиними шляхами вирішення всіх проблем. На комплексне запитання «Що робити?» спробували відповісти спеціалісти ДУ «Інститут медичної радіології ім. С.П. Григор’єва НАМН України». За їхньою оцінкою, частка гамма-препаратів в українських радіотерапевтичних центрах не повинна перевищувати 30%, низькоенергетичних прискорювачів — 60%, а решту — 10% — мали б представляти високоенергетичні прискорювачі з усіма можливими на сьогодні технологічними опціями, а також високоспеціалізовані апарати — такі, як кібер-ніж, томотерапевтичні системи тощо.
Інсталяція складніших високоенергетичних прискорювачів вимагає дотримання жорсткіших умов експлуатації, що потребує зведення відповідних процедурних приміщень de novo, включаючи «нульовий цикл» їх архітектурного планування. Даний комплекс робіт може бути виконаний тільки у великих містах із розвиненою інфраструктурою та злагодженим механізмом адміністративного управління. Враховуючи це, запропоновано принцип територіальної оптимізації розподілу нових технологічних потужностей та кадрового потенціалу як складової державної програми поетапної комплексної модернізації онкологічних центрів з урахуванням стартового рівня їх технологічного і кадрового забезпечення.
Тобто передбачається створення міжрегіональних центрів у великих містах (Київ, Харків, Дніпропетровськ, Донецьк, Одеса, Львів), які мають бути поступово насичені найсучаснішими комплексами дистанційної променевої терапії, забезпечені висококваліфікованими кадрами та централізованим сервісним обслуговуванням. На думку авторів, кожен такий центр обслуговуватиме 5-6 млн населення регіону.
Також запропоновано створити периферійні центри променевої терапії, що мають здійснювати не менш сучасні, але технологічно простіші схеми лікування і надавати паліативну допомогу якомога ближче до місцевого населення.
Звісно, щоб така модель могла реалізуватися, слід належним чином організувати взаємодію науковців, клініцистів, фізиків та менеджерів від медицини у справі створення малих відділень дистанційної променевої терапії, які б працювали з чітко визначеними нозологіями.
Марина ЧІБІСОВА, «ВЗ»