 У певного кола хірургів існує точка зору, що вся інтернаціональна допомога та співробітництво лікарів із різних країн — не що інше, як медичне сафарі, спеціалізований туризм допитливих медиків. Приїхали, допомогли, прооперували… І що далі? На VI Всесвітньому конгресі дитячої кардіології та кардіохірургії у Кейптауні фахівці дійшли іншого висновку: міжнародне співробітництво здатне покращити програми з дитячої кардіохірургії, що розвиваються. Його висловив український кардіохірург Ігор Полівенок, кандидат медичних наук, завідувач відділення кардіохірургії та невідкладної кардіології ДУ «Інститут загальної і невідкладної хірургії ім. В.Т. Зайцева НАМН України», спеціалісти якого ось уже шість років працюють за міжнародною програмою «Подаруй дитині серце».
У певного кола хірургів існує точка зору, що вся інтернаціональна допомога та співробітництво лікарів із різних країн — не що інше, як медичне сафарі, спеціалізований туризм допитливих медиків. Приїхали, допомогли, прооперували… І що далі? На VI Всесвітньому конгресі дитячої кардіології та кардіохірургії у Кейптауні фахівці дійшли іншого висновку: міжнародне співробітництво здатне покращити програми з дитячої кардіохірургії, що розвиваються. Його висловив український кардіохірург Ігор Полівенок, кандидат медичних наук, завідувач відділення кардіохірургії та невідкладної кардіології ДУ «Інститут загальної і невідкладної хірургії ім. В.Т. Зайцева НАМН України», спеціалісти якого ось уже шість років працюють за міжнародною програмою «Подаруй дитині серце».
Сумніви на початку шляху
«Починалося все у 2008 р., коли за ініціативою професора Василя Лазоришинця (нині заступника Міністра МОЗ України) до нас запросили команду відомого у світі американського дитячого кардіохірурга, професора Вільяма Новика, керівника та засновника проекту International Children’s Heart Foundation, — розповідає Ігор Полівенок. — Чесно кажучи, тоді я й сам не розумів мету подібної міжнародної кооперації. Думав, приїдуть, поспілкуємося, у кращому випадку виконають обіцянку і залишать своє обладнання… Мені особисто знадобився рік, а моїй команді — два роки, щоб переконатися у доцільності діяльності таких організацій.
 Ігор Полівенок, кандидат медичних наук, завідувач відділення кардіохірургії та невідкладної кардіології ДУ «Інститут загальної і невідкладної хірургії ім. В.Т. Зайцева НАМН України»
Ігор Полівенок, кандидат медичних наук, завідувач відділення кардіохірургії та невідкладної кардіології ДУ «Інститут загальної і невідкладної хірургії ім. В.Т. Зайцева НАМН України»Забігаючи наперед, скажу, що на цю місію ми самостійно підбирали пацієнтів для оперативного лікування пороків серця, повністю проводили найскладніші операції, а наші зарубіжні колеги були в ролі асистентів або консультантів —
допомагали, підправляли, ділилися досвідом. Перші ж місії наші хірурги тільки спостерігали, потім асистували.
Можна говорити про ті найсучасніші методики, які засвоєно під час міжнародної кооперації, і ми готові до цього. Але, думаю, зацікавимо всерйоз такою темою хіба що 30-40 фахівців в Україні. Адже у світі всього працюють трохи більше 3100 дитячих кардіохірургів. Тому мені хотілося б обрати іншу тему: переконати тих, хто скептично ставиться до системи медичного волонтерства, у доцільності подібних моделей.
Після шести років співробітництва ми вирішили скласти статистику та розібратися, що було на початку шляху і що маємо зараз. Результати виявилися досить вражаючими навіть для нас самих, оскільки не приховували нічого: порахували й проаналізували всі випадки успішних та летальних результатів оперативних втручань».
У пошуку волонтерів
 Програма Вільяма Новика не єдина у світі, але найпотужніша з тих, які займаються дитячою кардіохірургією та міжнародним співробітництвом. Торік, наприклад, його співробітники взяли участь у 700-х операціях, а всього, починаючи з 1994 р., виконали понад 7 тисяч оперативних втручань під час лікування дітей із патологіями серця. Але головна мета — інша.
Програма Вільяма Новика не єдина у світі, але найпотужніша з тих, які займаються дитячою кардіохірургією та міжнародним співробітництвом. Торік, наприклад, його співробітники взяли участь у 700-х операціях, а всього, починаючи з 1994 р., виконали понад 7 тисяч оперативних втручань під час лікування дітей із патологіями серця. Але головна мета — інша.
Фонд займається пошуком волонтерів у країнах із передовими системами охорони здоров’я, які допомагають запроваджувати сучасні технології, методики лікування в конкретних медичних закладах країн Азії, Латинської Америки, Східної Європи, таким чином демонструючи реальні шляхи реформування медицини. Існує три вимоги для співробітництва: наявність у країні команди медиків, готових до підвищення свого професійного рівня; команди волонтерів, здатних передавати свій досвід; фінансування — частіше та бажаніше місцевих добродіїв, іноді — державне, як-то у Лівії, Іраку, Македонії. За словами Вільяма Новика, одна місія у складі 15-ти волонтерів обходиться у 50 тис. доларів. В Україні розпочинали співробітництво 3 дитячі кардіохірургічні центри, але залишився лише 1 — завдяки участі Фонду Юрія Сапронова. І це не реклама, оскільки як би лікарі не бажали навчатися, коли не буде фінансової підтримки з боку благодійників, а також організаційної — від місцевої та державної влади — нічого не вийде.
 Вільям Новик, дитячий кардіохірург, професор, керівник та засновник проекту International Children’s Heart Foundation
Вільям Новик, дитячий кардіохірург, професор, керівник та засновник проекту International Children’s Heart FoundationМи навчилися філантропії
Перше запитання, яке виникає в опонентів міжнародних місій: що інтернаціональні команди по собі залишають?
«Відповідаючи, я, насамперед, підкреслюю філософські аспекти проблеми. Бо крім професійних знань та навичок, медичної біопідтримки (обладнання й медикаментів), крім практики командної роботи колеги привозять до нас свої високі стандарти медичної допомоги та ставлення до пацієнтів — вони «нав’язують» нам ці стандарти своїм прикладом під час спільних операцій, чергувань біля ліжок хворих. І мимоволі ми починаємо їх наслідувати, — розповідає доктор Полівенок. — В Україні ніхто ні від кого не вимагає високих стандартів. Наша охорона здоров’я перебуває навіть не в стадії руїни — це міраж. Перше місце в Європі за кількістю серцево-судинних захворювань та смертністю від них — тому свідчення. Українські високі стандарти медичної допомоги — це лише бажання окремих лікарів ним слідувати, а не державна програма. Так далі бути не може!
Під час спільної цілодобової роботи відбувається поступова вестернізація нашого менталітету: те, що колись нас не обходило, як-то страшенна корупція, відверта байдужість, — тепер, після шести років спілкування з американцями та європейцями, стало для нас очевидним і нестерпним.
І останнє, напевне, головне: ми навчилися філантропії — спонсорству, меценатству, любові до людини. Це стосується не коштів, а власного часу, турботи, піклування про інших, слабших. Нині вже самі стали волонтерами. Я особисто у складі місії працював у Македонії, ще два лікарі надають допомогу хворим дітям на регулярній основі за програмою International Children’s Heart Foundation у різних країнах світу».
Оцінка за якість
Для нашої медицини оцінка лікарської праці за якістю є чистою схоластикою, тоді як для медицини високих стандартів це обов’язкове правило. В нас уся якість обмежена показниками діяльності, які регулярно надсилаються до МОЗ: ліжко-день, оборот ліжка, летальність, кількість ускладнень — от і вся українська аналітика. А в розвинених країнах існують спеціальні бази даних, за якими оцінка якості й виноситься.
 «Там проводяться регулярні конференції з оцінки якості роботи. З 2010 р. ми в них теж беремо участь, — продовжує розповідь Ігор Вікторович. — В США на базі одного з провідних американських кардіохірургічних центрів, а саме Бостонського дитячого госпіталю, діє програма IQIC (International Quality Improvement Collaborative — Міжнародна програма співробітництва з підвищення якості у дитячій кардіохірургії), яка об’єднує 35 клінік у всьому світі, що беруть участь у створенні міжнародної бази даних оцінки ризиків оперативного втручання в дитячій кардіохірургії. Від України туди входить тільки наш центр.
«Там проводяться регулярні конференції з оцінки якості роботи. З 2010 р. ми в них теж беремо участь, — продовжує розповідь Ігор Вікторович. — В США на базі одного з провідних американських кардіохірургічних центрів, а саме Бостонського дитячого госпіталю, діє програма IQIC (International Quality Improvement Collaborative — Міжнародна програма співробітництва з підвищення якості у дитячій кардіохірургії), яка об’єднує 35 клінік у всьому світі, що беруть участь у створенні міжнародної бази даних оцінки ризиків оперативного втручання в дитячій кардіохірургії. Від України туди входить тільки наш центр.
На сьогодні в цю базу даних внесено понад 35 тисяч пацієнтів, оперованих з приводу вад серця в усьому світі. Усі наші пацієнти також потрапили туди (зрозуміло, без прізвища та адреси, за так званою статистичною системою осліплення).
Шкали ризиків, як відомо, є в будь-якій галузі медицини. Ними користуються для визначення вірогідності летального результату втручання. В дитячій кардіохірургії найбільш прийнятна американська шкала ризиків — RACHS (Risk Adjustment Congenital Heart Surgery score), що має 6 категорій складності вад серця. Наприклад, прогнозована летальність у першій категорії — 0,4%, а в шостій — 47,7%. Та виявилося, вона коректно «не працює» в країнах з лімітованими ресурсами, в тому числі й в Україні. Бостонська група розробила й продовжує вдосконалювати адаптовану модель RACHS для країн, що розвиваються, — це дає нам реальні механізми оцінки якості нашої діяльності».
Дві ери дитячої кардіохірургії
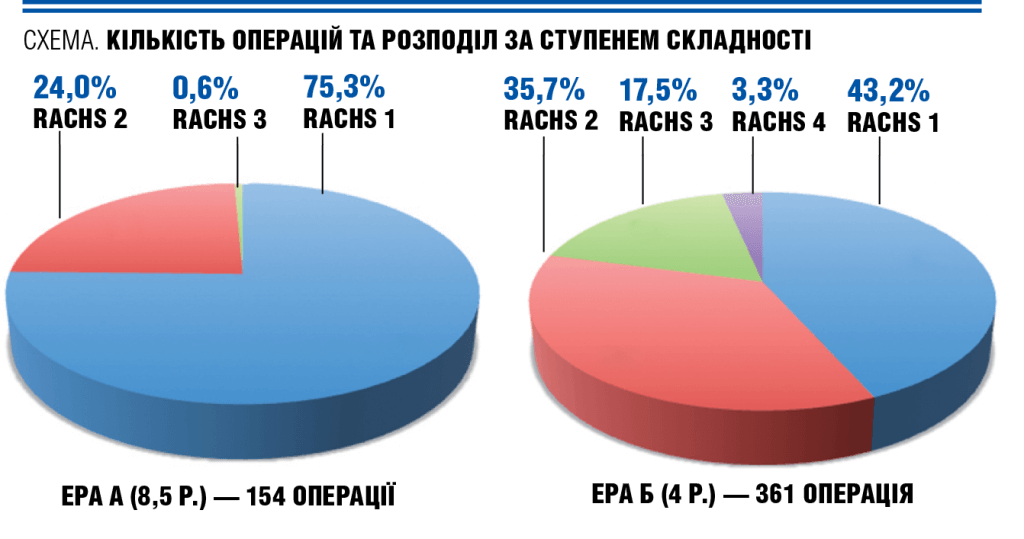
Створювати локальні бази даних у відділенні кардіохірургії Інституту загальної і невідкладної хірургії ім. В.Т. Зайцева, які стосуються дитячих вад серця, почали з 2000 р., відколи тут, власне, і розпочалася дитяча кардіохірургія. Для аналізу роботи центру в міжнародній команді Вільяма Новика поділили історію на два етапи: ера А — з січня 2000 по травень 2008 р. — етап до співробітництва з ICHF; та ера Б — з травня 2008 по травень 2012 р. — міжнародне співробітництво. Складаючи статистику, враховували: кількість операцій щороку; 30-денну, або госпітальну, летальність; складність операцій за шкалою RACHS, а також стандартизоване співвідношення летальності — так звану SMR (Standardized Mortality Ratio), тобто співвідношення реальної летальності до очікуваної за шкалою RACHS; і таким чином вивели показники прогресу власних хірургічних навичок.
«Виявилося, що до міжнародного співробітництва протягом 8,5 років ми прооперували 154 пацієнти, з яких мали третій рівень складності лише 0,6%, — резюмує Ігор Полівенок. — А в еру співробітництва було виконано 361 оперативне втручання, з яких третій рівень важкості становив 17,5%, і з’явився четвертий рівень — 3,3%. Сьогодні ми вже оперуємо вади рівнів RACHS 5 та 6».
Сюрпризи суворої статистики
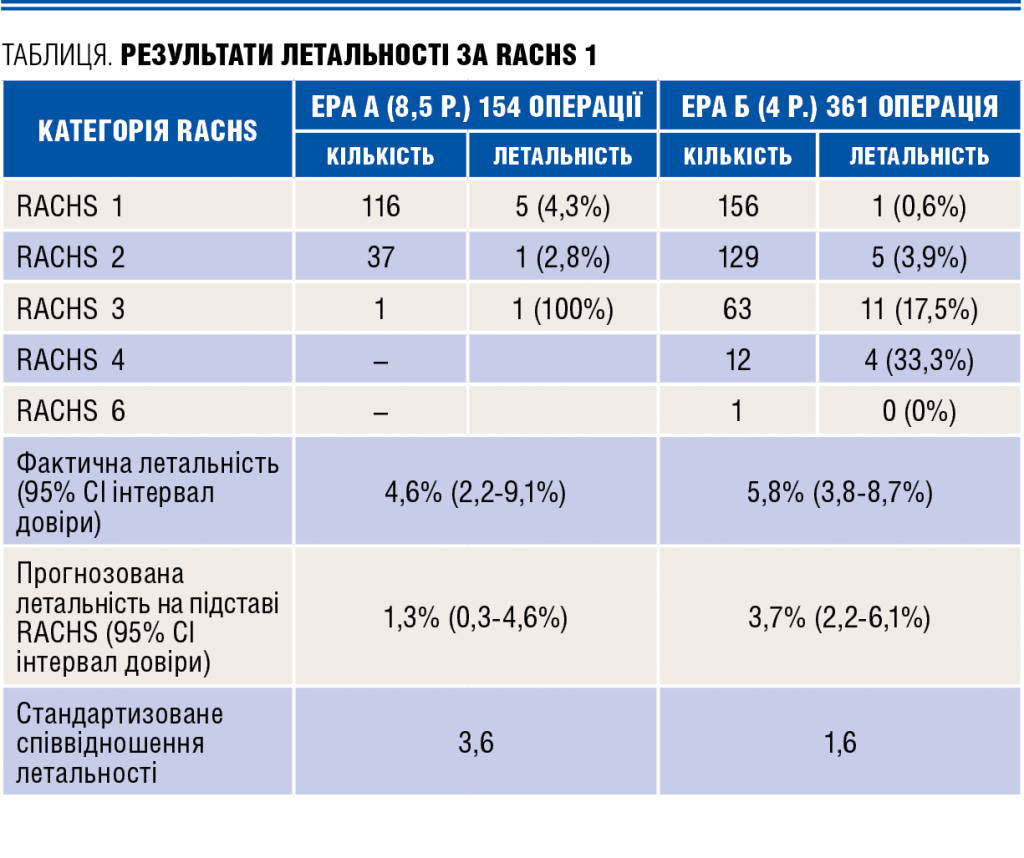 Коли українські кардіохірурги проаналізували фактичну летальність, то виявилося, що в еру Б вона вища на 1,2%, ніж в еру А. За логікою загальноприйнятої статистики, що подають у звітах до МОЗ, це був крах програми міжнародної кооперації. Але з іншого боку, виходячи зі складності операцій, їх професіоналізм значно зріс, і навіть у розвинених країнах оперативні втручання з приводу найважчих вад серця мають вищу летальність. Наприклад, за американськими стандартами, вірогідність того, що дитина з вадою серця рівня RACHS 1 не виживе після операції — 0,4%, а рівня RACHS 6 — 47,7%. Коли відійшли від стандартної методики звітів і почали складати статистику за рівнями складності операцій, то побачили зовсім іншу картину. За новою міжнародною статистикою вивели найголовніший показник — SMR — стандартизоване співвідношення летальності, поділивши фактичну летальність на вірогідну. Й отримали коефіцієнт 3,6 в еру А та 1,6 — в еру Б. Здавалося б — перемога! Завдяки майстерності інтернаціональної команди лікарів летальність стала нижчою більш ніж вдвічі. Але ж ні — відмінної оцінки від своїх колег з Америки та Європи українські лікарі не очікували.
Коли українські кардіохірурги проаналізували фактичну летальність, то виявилося, що в еру Б вона вища на 1,2%, ніж в еру А. За логікою загальноприйнятої статистики, що подають у звітах до МОЗ, це був крах програми міжнародної кооперації. Але з іншого боку, виходячи зі складності операцій, їх професіоналізм значно зріс, і навіть у розвинених країнах оперативні втручання з приводу найважчих вад серця мають вищу летальність. Наприклад, за американськими стандартами, вірогідність того, що дитина з вадою серця рівня RACHS 1 не виживе після операції — 0,4%, а рівня RACHS 6 — 47,7%. Коли відійшли від стандартної методики звітів і почали складати статистику за рівнями складності операцій, то побачили зовсім іншу картину. За новою міжнародною статистикою вивели найголовніший показник — SMR — стандартизоване співвідношення летальності, поділивши фактичну летальність на вірогідну. Й отримали коефіцієнт 3,6 в еру А та 1,6 — в еру Б. Здавалося б — перемога! Завдяки майстерності інтернаціональної команди лікарів летальність стала нижчою більш ніж вдвічі. Але ж ні — відмінної оцінки від своїх колег з Америки та Європи українські лікарі не очікували.
«Просте розуміння суті показника стандартизованої летальності полягає у наступному: наскільки смертність дітей в українському відділенні кардіохірургії вища від того рівня, якого досягли кардіохірурги США. Тобто, якби всіх наших дітей оперували в американських центрах, — пояснює Ігор Полівенок, — то під час ери А там би врятували пацієнтів у 3,6 рази більше, ніж у нас. Під час ери Б коефіцієнт становив 1,6, а з урахуванням даних за 2013 рік — знизився до 1,4, тобто летальність у нас на 40% вища, ніж у провідних клініках США. Звичайно, наш професіоналізм зріс, і статистика це засвідчує. Але припиняти програму міжнародної кооперації поки що зарано.
Кому все це потрібно?
Подібні шкали ризику вкрай потрібні лікарям, щоб порівнювати результати своєї роботи.
«Уявіть собі два однакових кардіохірургічних центри, в яких зроблено протягом року по 100 операцій, — каже доктор Полівенок. — В одному летальність 10%, в іншому — 5%. Який із них кращий? Без урахування ступеня складності вад серця це визначити не можливо. Звичайно, професійніший той, де показник стандартизованої летальності нижчий, тобто де зроблено більше оперативних втручань за вищим ступенем RACHS із кращими результатами. В усьому цивілізованому світі вже давно нікого не цікавлять загальні цифри статистики з фактичної летальності без урахування інших факторів, які впливають на результат.
Є ще один аспект. Річ навіть не в тім, хто краще оперує, а в тому, що за допомогою показника стандартизованої летальності кожна команда хірургів може проаналізувати результати своєї роботи за певний період часу. Оцінити, чи то вони припустилися помилок, чи пацієнти були надто складні, для яких прогнозована летальність також висока. Якщо, незважаючи на зростання фактичної летальності, показник стандартизованого співвідношення летальності знизився, це свідчить про професійне зростання лікарів. Ми щороку аналізуємо свою роботу саме з таких позицій.
Підіб’ю підсумок, повторивши цифри суворої статистики: показники SMR 3,6 та 1,4 — це, так би мовити, «інтервали довіри», факти, які підтверджують, що міжнародна медична кооперація — не туризм, а школа виживання».
Ольга ФАЛЬКО, власкор «ВЗ», м. Харків











