Так трапилося, що війна прийшла на нашу землю зі Сходу, тому на Військово-медичний клінічний центр Північного регіону (ВМКЦПнР), що розташований у Харкові, лягла відповідальність першими приймати бійців із зони бойових дій. Як рятують життя своїх пацієнтів лікарі, з якими труднощами стикаються, що нового застосовують у сучасній військовій медицині — про це кореспонденту «ВЗ» розповіли начальник ВМКЦПнР полковник медичної служби Віктор Поліщук та начальник клініки уражень центру полковник медичної служби Олександр Бородай.

ВЗ Скільки пацієнтів надійшло до центру за весь період АТО? Чи існує спеціалізація у відділеннях центру та військових госпіталях країни?
В. Поліщук: Усього ми вже прийняли, пролікували та відправили на подальше доліковування більше тисячі поранених. Під контролем нашого Північного центру забезпечується надання медичної допомоги військовим на території шести областей: Луганської, Донецької, Полтавської, Харківської, Сумської та Чернігівської.
 Якоїсь певної спеціалізації ми не маємо, оскільки наш заклад багатопрофільний — надаємо спеціалізовану медичну допомогу практично за всіма напрямками. Усі поранені й травмовані, які надходять із зони бойових дій, отримують спочатку протишокову терапію, потім, за необхідності, їх оперують, виводять із післяопераційного періоду і в найкоротший термін, за умови, що пацієнт транспортабельний, евакуюють до тих військових лікувальних закладів, де є місця. Це може бути і Київський Головний військовий клінічний госпіталь, і Львівський, і Вінницький — географія не на першому місці, оскільки всі українські військово-медичні центри багатопрофільні, як і наш, у кожному з них є відділення травматології, офтальмології, нейрохірургії, торакальної хірургії тощо. Єдина відмінність — у Львові та Одесі мають більше ліжко-місць та персоналу, ніж у Харкові. Ніхто не чекав загрози зі Сходу, але так сталося, що головне навантаження припало на наш госпіталь, де маємо близько 500 ліжко-місць, усе необхідне обладнання й достатню кількість висококваліфікованого персоналу. Наші лікарі виконують увесь спектр травматологічних, судинних, нейрохірургічних, урологічних, торакальних, офтальмологічних, отоларингологічних лікувальних заходів.
Якоїсь певної спеціалізації ми не маємо, оскільки наш заклад багатопрофільний — надаємо спеціалізовану медичну допомогу практично за всіма напрямками. Усі поранені й травмовані, які надходять із зони бойових дій, отримують спочатку протишокову терапію, потім, за необхідності, їх оперують, виводять із післяопераційного періоду і в найкоротший термін, за умови, що пацієнт транспортабельний, евакуюють до тих військових лікувальних закладів, де є місця. Це може бути і Київський Головний військовий клінічний госпіталь, і Львівський, і Вінницький — географія не на першому місці, оскільки всі українські військово-медичні центри багатопрофільні, як і наш, у кожному з них є відділення травматології, офтальмології, нейрохірургії, торакальної хірургії тощо. Єдина відмінність — у Львові та Одесі мають більше ліжко-місць та персоналу, ніж у Харкові. Ніхто не чекав загрози зі Сходу, але так сталося, що головне навантаження припало на наш госпіталь, де маємо близько 500 ліжко-місць, усе необхідне обладнання й достатню кількість висококваліфікованого персоналу. Наші лікарі виконують увесь спектр травматологічних, судинних, нейрохірургічних, урологічних, торакальних, офтальмологічних, отоларингологічних лікувальних заходів.
Упродовж усього періоду бойових дій наш заклад працює за принципом сортувально-евакуаційного прифронтового госпіталю. Це найскладніше, що може бути у військовий час. Ті госпіталі, що знаходяться в тилу, мають дещо інші завдання.
ВЗ Як лікарі справлялися з підвищеним навантаженням у моменти активних бойових дій?
В. Поліщук: Працюють — днями і ночами, без вихідних та відпусток. В окремі дні надходило більше 60-ти поранених — і не за добу, а протягом лічених годин. Надзвичайно складно було розібратися, кого до якого відділення направити, адже третина бійців була у вкрай тяжкому стані, половина потребувала негайного оперативного втручання, яке не можна перенести на завтра чи післязавтра. Бувало, що лікарі працювали на десяти операційних столах одночасно, проводили тривалі високоспеціалізовані операції, наприклад, із пораненнями головного або спинного мозку. Коли кількість поранених перевищувала фізичні можливості нашого медичного персоналу, на допомогу надсилали лікарів із Головного медичного госпіталю Києва, військових фахівців з інших регіонів, провідних цивільних спеціалістів харківських наукових медичних закладів.
ВЗ Як часто таке траплялося?
В. Поліщук: Від початку бойових дій — щомісяця: і в травні, і в червні, і в липні, і в серпні — хвилями. От тільки у вересні отримали дозвіл відпустити лікарів у короткочасні відпустки, щоб люди могли хоч трішки перепочити й набратися сил.
ВЗ Як організована служба доставки поранених із зони бойових дій до сортувального госпіталю? Чи були випадки, коли через її незадовільну роботу не вдалося врятувати життя?
В. Поліщук: Сьогодні сформовані автосанітарні групи у військових частинах, які доставляють поранених до мобільних госпіталів у зоні бойових дій; звідти автотранспортом, гелікоптерами або літаками військово-санітарної служби бійців переправляють до Харкова, а з серпня — ще й до Дніпропетровська. Буває, що поранених відвозять до найближчих районних лікарень. Коли хтось із них перебуває у вкрай тяжкому стані, є нетранспортабельним — вилітаємо чи виїжджаємо до нього на місце. Робота таких реанімаційних бригад, до яких входять потрібні фахівці, чітко налагоджена. Якщо до Харкова одразу надходить дуже багато поранених, міська служба невідкладної допомоги своїми реанімобілями та «швидкими» допомагає доправити їх до госпіталю.
Під час медичної евакуації в нас і двох десятків померлих немає — на етапі від медпункту до госпіталю померло 17 бійців з усього регіону. В госпіталі зареєстровано 5 летальних випадків, коли пацієнти були доставлені з несумісними з життям ушкодженнями, тобто масивним розтрощенням органів черевної порожнини, зокрема селезінки, печінки, кишківника, великих судин, м’яких тканин тазу, стегон тощо. Людина якимось дивом деякий час іще жила, а нам не вдалося її врятувати не тому, що знання чи професіоналізм не дозволили, а тому, що обсяг ураження був надто великий. Але ми досить успішно надаємо допомогу при пораненнях печінки, множинних пораненнях кишківника, масованій внутрішній кровотечі, масованих ураженнях органів грудної клітки. У нас виживають пацієнти з пораненнями головного, спинного мозку, які в принципі, на перший погляд, шансів не мали. Поіменно називати не можна, але я відповідально заявляю, що їх не менше десяти. Дехто навіть не залишився глибоким інвалідом, житиме повноцінно.
Завжди дотримуємося правила: поки ми не досягнемо стабільного стану й транспортабельності, пацієнти залишаються в нас. Буває 2-5 діб, а буває й півтора тижні — поки не переконаємося, що можна евакуювати на доліковування й наші колеги не докорятимуть нам. На щастя, таких випадків не траплялося.
ВЗ Чи відчутна у вашій роботі допомога волонтерів?
В. Поліщук: Так. В основному це студенти Харківського медичного університету, які допомагають нашому персоналу в ролі медичних сестер. Без них було б важче, але все одно справилися б.
ВЗ Як справи в госпіталі з медикаментами?
В. Поліщук: На сьогодні забезпечені достойно. Маємо всі необхідні лікарські препарати вітчизняного та зарубіжного виробництва, зареєстровані в Україні. Практики передачі хворим списків ліків для самостійного придбання у нас не було і в мирний час, а тепер тим паче. Медикаменти, харчування, одяг — усе безкоштовне.
 ВЗ Чи були випадки загибелі медичних працівників центру в зоні бойових дій?
ВЗ Чи були випадки загибелі медичних працівників центру в зоні бойових дій?
В. Поліщук: Наших Бог милував. Деснянська бригада, працюючи у військово-польовому госпіталі, потрапила під артобстріл, згоріло все майно, обладнання, але людям вдалося врятуватись. Проте таке везіння не в у всіх: загинули лікарі Житомирської бригади, врятувався лише один. Без вісти зникла мобільна група Львівської бригади. Загальну кількість не беруся назвати, але ризикують усі однаково.
ВЗ Медпункти обстрілюють прицільно?
В. Поліщук: Не володію такою інформацією. Але наші підрозділи стоять поряд із бойовими. Під час обстрілу блокпосту чи базового табору, де знаходиться мобільна група або медичний підрозділ ВМЦ, снаряд нікого прицільно не вибирає — накриває всю площу і випалює все навкруг.
ВЗ На вашу думку, військова медицина була готова до реальних бойових дій? Чи не сталося її «прицільного знищення» ще в мирний час?
В. Поліщук: Ні, знищення не було. Інакше ми б мали гори трупів ще на етапі медичної евакуації. Я можу судити на прикладі нашого центру Північного регіону, та думаю, що і в інших занепаду не було, навпаки — ми розвивалися. Можливо, не такими темпами, як хотілося б, але ж порівняно з 2000-ми роками отримали багато сучасного обладнання, завдяки якому змогли підвищити свою кваліфікацію в травматології, торакальній, ендоскопічній, нейрохірургії. Військові лікарі постійно навчалися, відвідували наукові конференції в Києві та за кордоном, обмінювалися досвідом між собою. І сьогодні ми виконуємо свою роботу як належить.
А що стосується проблем військових підрозділів, то ми, на жаль, не могли впливати на процес скорочення молодшого медичного персоналу, хоча й не раз попереджали про можливі наслідки такої політики. У результаті прийшли на війну без санінструкторів та санітарів. А тепер вимушені компенсувати своїми лікарями — зараз анестезіологи на полі бою працюють із санітарною сумкою. У країні немає жодного учбового підрозділу, де б готували санітарних інструкторів — фахівців, яких за кордоном називають парамедиками. А як можуть надати першу допомогу на полі бою люди, котрі не вміють користуватися елементарними джгутами та шприцами? Ось нещодавно до нас приїздили американці й передали декілька сотень аптечок, до речі, нічим не кращих за вітчизняні. Ну, як-то кажуть, дарованому коню в зуби не заглядають, то ми й не стали говорити про це. Але американці допитувалися: який джгут кращий? Напевне, хотіли почути, що американський. Я відповів: «Той, що правильно накладений». Щоб лікарі могли врятувати пораненого в госпіталі, потрібно, аби на полі бою був правильно накладений джгут, — і не має значення, з мотузки він, гуми чи тасьми, головне, щоб зупинив кровотечу і щоб санітар міг доставити пораненого до медпункту.
ВЗ З якими новими типами ран доводиться працювати військовим лікарям? Які органи зброя вражає найчастіше?
О. Бородай: Якщо на початку бойових дій переважали кульові поранення, то останнім часом надходить усе більше поранених осколками від боєзарядів типу «Град», «Смерш», від мін, авіаційних бомб. Переважають поранення кінцівок — до 70%. Адже бійці користуються засобами бронезахисту голови та грудей, а руки й ноги залишаються уразливими. Тому багато поранень м’яких тканин, ушкоджень нервів, судин, часто — кісток. Хоча так було і під час усіх попередній війн та військових конфліктів.
А от за характером поранення дуже відрізняються від тих, із якими лікарі стикалися раніше, наприклад, під час війни в Афганістані. Сучасна зброя наділена елементами з великою кінетичною енергією.
Потрапляючи до людського тіла, вони передають цю енергію тканинам. Зона молекулярного струсу, що виникає при розборі вогнепальної осколкової рани, стала значно більшою, відповідно, збільшується й зона ураження. Це потребує найпильнішої уваги при виконанні будь-яких хірургічних втручань. Операції виконуються найрізноманітніші — від первинної хірургічної обробки, яка є стандартним оперативним втручанням за будь-яких поранень, у тому числі вогнепальних, до оперативних втручань, що потрібні для стабілізації кісткових уламків, відновлення прохідності судин, цілісності нервових стовбурів. Усе це ми виконуємо за потребою і в повному обсязі.
ВЗ З огляду на обставини сучасної війни, певно, доводилося модернізувати методики лікування ран?
О. Бородай: У зв’язку з винайденням нової зброї підлягає перегляду медичний канон про накладання на рану так званих первинних швів. Практикуючи, ми дійшли висновку, що на науковий рівень слід виносити питання про перегляд характеру хірургічних втручань при вогнепальних та осколкових ураженнях. Потрібно взагалі заборонити накладення первинного шву та ушивання вогнепальних ран від сучасної зброї, зокрема, на кінцівках. Це можна робити лише на більш пізніх строках лікування, коли буде впевненість, що в рані завершено процеси запалення та відторгнення.
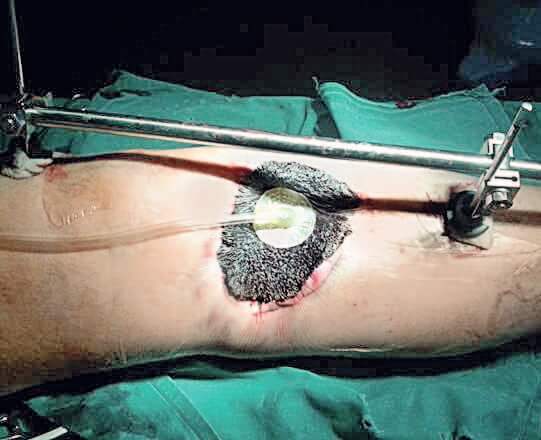 Спочатку виконується типова хірургічна обробка, коли відсікають явно недієздатні м’язові тканини, що кровоточать та скорочуються при подразненні. Але під час першого втручання хірург не здатен визначити зону молекулярного струсу. Уражені тканини першого дня можуть виглядати відносно здоровими, живими. Але в наступні дні через травми, які в них відбулися на молекулярному рівні, вони приходять у стан некрозу. Тому слід визнати, що первинна хірургічна обробка практично ніколи не є остаточною. Обов’язково потрібно її повторювати кожного наступного дня, проводити ревізію рани, визначати дієздатність тканин і тільки потім приймати рішення про термін можливого накладання шву, тобто ушивання, закриття рани. Ми систематизували свій досвід, розробили методику хірургічного втручання та лікування сучасних ран і готові незабаром нею поділитися.
Спочатку виконується типова хірургічна обробка, коли відсікають явно недієздатні м’язові тканини, що кровоточать та скорочуються при подразненні. Але під час першого втручання хірург не здатен визначити зону молекулярного струсу. Уражені тканини першого дня можуть виглядати відносно здоровими, живими. Але в наступні дні через травми, які в них відбулися на молекулярному рівні, вони приходять у стан некрозу. Тому слід визнати, що первинна хірургічна обробка практично ніколи не є остаточною. Обов’язково потрібно її повторювати кожного наступного дня, проводити ревізію рани, визначати дієздатність тканин і тільки потім приймати рішення про термін можливого накладання шву, тобто ушивання, закриття рани. Ми систематизували свій досвід, розробили методику хірургічного втручання та лікування сучасних ран і готові незабаром нею поділитися.
ВЗ Крім розроблених методик є нові технологічні можливості, медичне обладнання для лікування сучасних типів поранень?
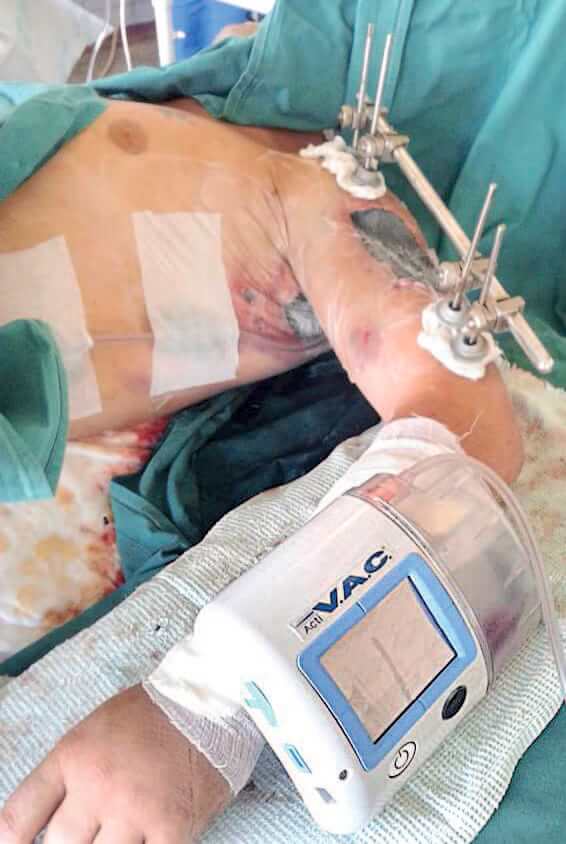
О. Бородай: Так, є. Якщо раніше для прискорення загоєння ран кінцівок широко використовували апарати зовнішньої фіксації Ілізарова, то зараз більш ефективними є технології зовнішньої фіксації із застосуванням нових апаратів типу стрижньових. Вони себе виправдали в сучасних умовах, їх значно вищу ефективність доведено на практиці.
Наступним нововведенням при закритті великих за площею пошкоджень тканин є вакуумна терапія ран. Раніше ВАК-апаратів в Україні не було, сьогодні почали виробляти, але коштують вони дуже дорого. Та за ними майбутнє, бо з цією технологією ми маємо можливість відновлювати навіть тканини з величезними дефектами. Практика лікування поранених у нашому госпіталі це підтвердила.
ВЗ Як вирішується питання протезування пацієнтів, що втратили кінцівки?
О. Бородай: Якщо про безкоштовні ліки держава ще дбає, то фінансувати протезування не в силі. Ми маємо протези як вітчизняні, так і зарубіжні, але пропонуємо їх придбати, на жаль, власним коштом. А реабілітаційні заходи проводимо безкоштовно, для цього маємо фахівців належного рівня.
ВЗ Якими бачите перспективи?
В. Поліщук, О. Бородай: Мирними. Хоча наші лікарі пройшли гарну бойову школу (багато хто був в Афганістані, інших гарячих точках планети), можуть оперувати та лікувати за будь-яких умов, але все ж краще — за мирних. Ми віримо, що саме так і станеться.
Бесіду вела Ольга ФАЛЬКО, власкор «ВЗ», м. Харків











